
Conţinut
Fibrodysplasia Ossificans Progressiva (FOP) este o afecțiune moștenită foarte rară în care țesuturile conjunctive ale corpului, inclusiv mușchii, tendoanele și ligamentele, sunt înlocuite treptat de os (într-un proces numit osificare). Afecțiunea este prezentă la naștere, dar simptomele nu pot deveni evidente decât în copilăria timpurie. Osificarea poate apărea aleatoriu sau după o leziune.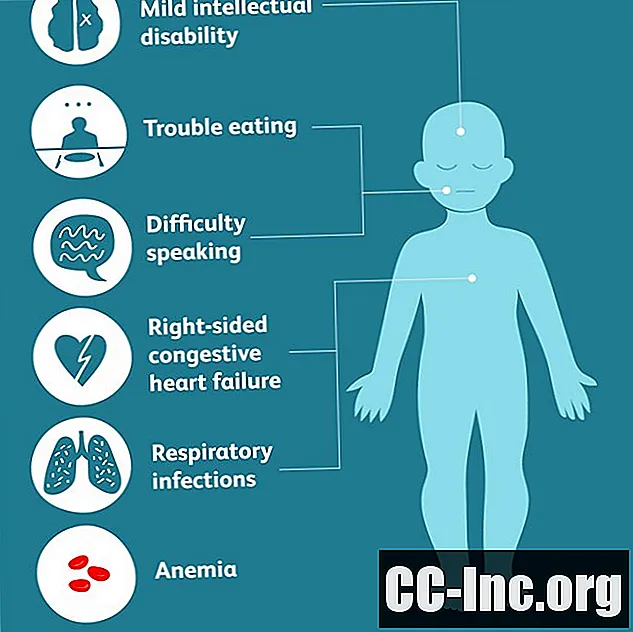
Simptome
În timp ce o persoană se naște cu FOP, este posibil ca semnele și simptomele osificării să nu devină vizibile până când un copil nu mai în vârstă și a început să crească.
La nou-născuți, primul semn al FOP este adesea o anomalie congenitală a degetelor de la picioare. La scurt timp după naștere, profesioniștii din domeniul medical sau părinții pot observa că degetele mari ale sugarului sunt mai scurte decât celelalte degete. Această malformație este văzută la toate persoanele cu FOP și este un indiciu important pentru stabilirea diagnosticului. Un nou-născut poate avea, de asemenea, umflături în jurul ochilor și scalpului. În unele cazuri, această umflare poate începe în timp ce fătul este încă în uter, deși afecțiunea nu este diagnosticată de obicei decât după naștere. Aproximativ 50% dintre persoanele cu această afecțiune au, de asemenea, malformații congenitale similare la nivelul degetelor mari - au fost observate și alte malformații, cum ar fi la nivelul coloanei vertebrale.
Majoritatea persoanelor cu FOP vor experimenta pentru prima dată simptomele majore ale afecțiunii (uneori denumite „flare up”) până la vârsta de 10 ani.
În timp ce rata generală a progresiei afecțiunii este necunoscută, osificarea tinde să urmeze un anumit tipar, începând de la gât și mergând până la umeri, trunchi, membre și picioare.
Cu toate acestea, deoarece formarea osoasă poate fi afectată de leziuni (cum ar fi ruperea brațului) sau de boli virale (cum ar fi gripa), este posibil ca boala să nu urmeze strict această progresie.
Simptomele primare ale FOP depind de părțile corpului care s-au osificat. Buclele sensibile de sub piele (noduli subcutanati) sunt frecvente cu afectiunea. Uneori, o febră ușoară va preceda formarea acestor noduli. Majoritatea persoanelor cu FOP vor avea simptome generale de durere, rigiditate și o lipsă progresivă de mobilitate pe măsură ce apare mai multă formare osoasă.
În funcție de părțile corpului care se osifică, simptomele mai specifice pot include:
- probleme de alimentație care pot duce la deficiențe nutriționale sau malnutriție
- dificultate de vorbire
- probleme dentare
- respiratie dificila
- infecție respiratorie
- afectarea auzului
- căderea părului (alopecie)
- anemie
- compresie nervoasă sau prindere
- insuficiență cardiacă congestivă pe partea dreaptă
- o curbură a coloanei vertebrale (scolioză și cifoză)
- anomalii senzoriale
- dizabilitate intelectuală ușoară
- simptome neurologice
Persoanele cu FOP pot avea perioade în viața lor în care nu experimentează o nouă creștere osoasă. Alteori, poate părea să se întâmple aleatoriu și în absența oricărei leziuni sau boli evidente. Când osificarea are loc într-o parte neobișnuită a corpului (unde osul nu este de obicei găsit) poate duce la fracturi.
În timp, formarea de noi umflături osoase și tisulare care însoțește această afecțiune poate afecta grav cât de bine o persoană este capabilă să se miște.
În majoritatea cazurilor, fibrodysplasia ossificans progressiva duce în cele din urmă la imobilizarea completă. Mulți oameni care suferă de această afecțiune vor ajunge la pat la vârsta de 30 de ani.
Cauze
Majoritatea persoanelor care se nasc cu FOP au această afecțiune ca urmare a unei mutații genetice aleatorii. Cu toate că este o afecțiune genetică, totuși, nu funcționează de obicei în familii.
O persoană are nevoie doar de o genă afectată pentru a avea FOP. Majoritatea cazurilor se întâmplă din cauza unei mutații aleatorii - o persoană rareori dezvoltă afecțiunea, deoarece a moștenit o genă anormală de la unul dintre părinți. În genetică, aceasta este cunoscută ca o tulburare autosomală dominantă.
Mutația genică responsabilă de această afecțiune a fost identificată de cercetătorii de la Universitatea din Pennsylvania - au identificat un receptor de pe cromozomul 2 numit receptor de activină tip IA (ACVR1). ACVR1 este prezent în gena care codifică proteinele morfogene osoase (BMP) care ajută la formarea și repararea scheletului, începând cu formarea unui embrion. Cercetătorii cred că mutația genei împiedică oprirea acestor receptori, ceea ce permite formarea osului necontrolat în părți ale corpului în care în mod normal nu ar apărea de-a lungul vieții unei persoane.
Diagnostic
Fibrodysplasia ossificans progressiva este foarte rară. Doar câteva mii de persoane sunt suspectate că au această afecțiune și există doar aproximativ 800 de pacienți cunoscuți cu această afecțiune în lume - 285 dintre ei sunt în Statele Unite. FOP nu pare a fi mai frecvent la sugarii dintr-o anumită rasă, iar afecțiunea se găsește la fel de des la băieți ca la fete.
Diagnosticarea fibrodisplaziei osificante progresive poate fi dificilă. Nu este neobișnuit ca afecțiunea să fie inițial diagnosticată greșit ca o formă de cancer sau o afecțiune numită fibromatoză juvenilă agresivă.
La începutul cursului FOP, dacă țesutul este biopsiat și examinat la microscop (examen histologic), acesta poate împărtăși unele asemănări cu fibromatoza juvenilă agresivă. Cu toate acestea, cu această din urmă afecțiune, leziunile nu progresează la os complet format, așa cum se întâmplă în FOP. Acest lucru poate ajuta medicul să facă o distincție între cei doi.
Un indiciu major de diagnostic care ar determina un medic să suspecteze FOP, spre deosebire de o altă afecțiune, este prezența degetelor mari scurte, malformate. Dacă biopsia tisulară este neclară, un examen clinic al unui copil poate ajuta medicul să excludă fibromatoza juvenilă agresivă. Copiii cu această afecțiune nu au malformații congenitale ale degetelor de la picioare sau degetelor, dar un copil cu FOP aproape întotdeauna are.
O altă afecțiune, heteroplasia osoasă progresivă, poate fi, de asemenea, confundată cu fibrodysplasia ossificans progressiva. Distincția cheie atunci când se pune diagnosticul este că creșterea osoasă în heteroplasia osoasă progresivă începe de obicei pe piele, nu sub aceasta. Aceste plăci osoase de pe suprafața pielii disting starea de nodulii sensibili care apar în FOP.
Alte teste pe care un medic le poate folosi dacă suspectează FOP includ:
- un istoric medical amănunțit și un examen fizic
- teste radiologice precum tomografia computerizată (CT) sau scintigrafia osoasă (scanarea osoasă) pentru a căuta modificări ale scheletului
- teste de laborator pentru măsurarea nivelurilor de fosfatază alcalină
- testarea genetică pentru a căuta mutații
Dacă se suspectează FOP, medicii vor încerca, în general, să evite orice teste invazive, proceduri sau biopsii, deoarece trauma are ca rezultat, de obicei, mai multă formare osoasă la cineva cu această afecțiune.
Deși afecțiunea nu apare de obicei în familii, părinții care au un copil diagnosticat cu FOP ar putea găsi consiliere genetică utilă.
Tratament
În prezent nu există nici un remediu pentru FOP. De asemenea, nu există un curs de tratament definitiv sau standard. Tratamentele care există nu sunt eficiente pentru fiecare pacient și, prin urmare, obiectivul principal este tratarea simptomelor și prevenirea creșterii osoase atunci când este posibil.
În timp ce tratamentul nu va opri progresia afecțiunii, deciziile medicale pentru gestionarea durerii și a altor simptome asociate cu FOP vor depinde de nevoile fiecărui pacient. Un medic poate recomanda să încercați unul sau mai multe dintre următoarele tratamente pentru a îmbunătăți calitatea vieții unui pacient:
- doză mare de prednison sau alt corticosteroid în timpul unei erupții
- medicamente precum Rituximab (utilizat de obicei pentru tratarea artritei reumatoide)
- iontoforeza, care folosește un curent electric pentru a furniza medicamente prin piele
- relaxante musculare sau injecții cu anestezic local
- medicamente numite bifosfonați care sunt folosite pentru a ajuta la protejarea densității osoase
- medicamente antiinflamatoare nesteroidiene (AINS)
- medicamente pentru inhibarea mastocitelor care pot ajuta la reducerea inflamației
Osificarea apare adesea în mod aleatoriu și nu poate fi prevenită complet, dar se poate întâmpla și ca răspuns la inflamații, leziuni și boli.
Prin urmare, recomandări despre activitate, stil de viață, îngrijire preventivă și intervenții pot fi făcute începând din copilărie.
Aceste recomandări pot include:
- evitarea situațiilor care ar putea duce la răniri, cum ar fi practicarea sportului
- evitarea procedurilor medicale invazive, cum ar fi biopsiile, munca dentară și imunizările intramusculare
- antibiotice profilactice pentru a proteja împotriva bolilor sau infecțiilor, atunci când este cazul
- măsuri de prevenire a infecțiilor, cum ar fi igiena corectă a mâinilor pentru a proteja împotriva bolilor virale obișnuite (cum ar fi gripa) și a altor virusuri respiratorii, precum și a complicațiilor, cum ar fi pneumonia
- terapie ocupațională și fizică
- ajutoare pentru mobilitate și alte dispozitive de asistență, cum ar fi mersul pe jos sau scaune cu rotile.
- alte dispozitive medicale care vă pot ajuta în activitățile vieții de zi cu zi, cum ar fi îmbrăcarea și scăldatul
- dispozitive medicale sau alte intervenții de siguranță pentru a ajuta la prevenirea căderilor, cum ar fi ridicarea de la pat sau duș
- programe de asistență la nevoie, pe măsură ce crește handicapul
- sprijin psihologic și social pentru pacienți și familiile acestora
- sprijin educațional, inclusiv educație specială și școală la domiciliu
- consilierea genetică pentru familii poate fi utilă
Nu sunt recomandate proceduri invazive sau intervenții chirurgicale pentru a încerca îndepărtarea zonelor de creștere osoasă anormală, deoarece trauma intervenției chirurgicale duce aproape invariabil la dezvoltarea osificării ulterioare. Dacă intervenția chirurgicală este absolut necesară, ar trebui folosită cea mai minimă tehnică invazivă posibilă. Pacienții cu FOP pot necesita, de asemenea, considerații speciale de anestezie.
Au existat mai multe studii clinice în ultimii ani cu scopul de a dezvolta opțiuni de tratament mai bune pentru persoanele cu FOP.
Un cuvânt de la Verywell
FOP este o afecțiune extrem de rară în care o mutație genică determină înlocuirea treptată a țesuturilor conjunctive ale corpului, inclusiv a mușchilor, tendoanelor și ligamentelor, prin os (osificare). Nu există un remediu pentru FOP și diagnosticarea acestuia poate fi dificilă. Tratamentul este în mare parte de susținere și progresia afecțiunii este de obicei destul de imprevizibilă. Luarea de măsuri pentru evitarea rănirii și a altor situații care ar crește osificarea poate ajuta la reducerea numărului de „rachete” pe care le are o persoană, dar totuși se poate forma os nou, fără nicio cauză clară. FOP duce, de obicei, la imobilitate completă, iar majoritatea oamenilor sunt plecați la pat până la vârsta de 30 de ani. Cu toate acestea, există studii clinice în desfășurare care, sperăm, găsesc opțiuni de tratament mai bune pentru a îmbunătăți calitatea vieții și rezultatele pentru pacienții cu afecțiune.
Ce se întâmplă când osul crește în interiorul țesutului?- Acțiune
- Flip
- Text