
Conţinut
Lupusul este o boală autoimună în care sistemul imunitar atacă propriile țesuturi ale organismului, provocând inflamație, durere și potențial daune. În timp ce lupusul poate afecta orice parte a corpului, dar cel mai frecvent vă atacă pielea, articulațiile, inima, plămânii, celulele sanguine, rinichii și creierul. Boala poate lua mai multe forme, lupusul eritematos sistemic (LES) fiind cel mai frecvent. În prezent, nu există nici un remediu pentru lupus, dar tratamentul poate ajuta la controlul răspunsului autoimun și la reducerea simptomelor.Aproximativ 1,5 milioane de americani au o formă de lupus, estimându-se 16.000 de persoane nou diagnosticate în fiecare an. Oricine la orice vârstă poate dobândi boala, deși majoritatea pacienților cu lupus sunt femei cu vârste cuprinse între 15 și 44 de ani.
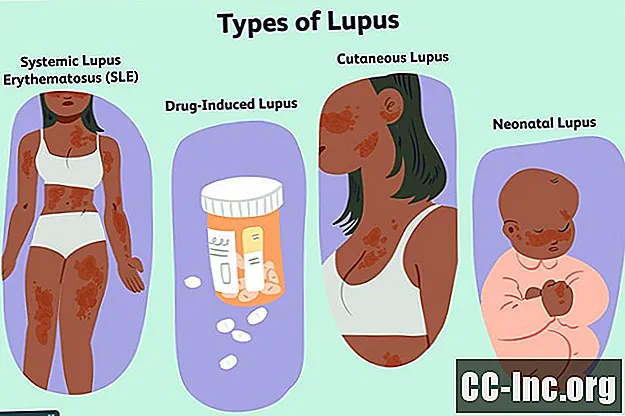
Tipuri de lupus
Există patru tipuri principale de lupus. Chiar dacă aveți același tip de lupus ca și altcineva, simptomele dvs. nu vor fi neapărat aceleași, deoarece boala este extrem de individualizată.
Lupus eritematos sistemic (LES)
Cea mai comună formă de lupus este lupusul eritematos sistemic (LES), care poate afecta multe părți ale corpului, inclusiv articulațiile, pielea, vasele de sânge și organele. Acest tip afectează în jur de 70% dintre persoanele cu boală și este de obicei la care se face referire atunci când oamenii menționează „lupus”.
Persoanele cu LES pot trece prin ani de erupții roșii, oboseală extremă, articulații dureroase sau umflate sau febră, fără a observa vreodată un model în flăcări sau un medic nu poate diagnostica vreodată boala lor.
Aceste simptome pot apărea și dispar simultan și pot varia de la ușoare la severe.
Lupus indus de droguri
Lupusul indus de medicamente este asociat cu simptome similare, dar sunt provocate în mod specific de anumite tipuri de medicamente care sunt luate de obicei pe perioade lungi de timp. Acest tip reprezintă aproximativ 10% din cazurile de lupus.
Se știe că multe medicamente cauzează această formă a bolii, dar mai multe sunt considerate vinovați principali. Acestea sunt în principal antiinflamatoare, anticonvulsivante sau medicamente utilizate pentru tratarea afecțiunilor cronice precum boli de inimă, boli tiroidiene, hipertensiune arterială (hipertensiune arterială) și tulburări neuropsihiatrice. Cele trei medicamente de vină în principal pentru lupusul indus de droguri sunt:
- Procainamidă: utilizat pentru tratarea aritmiilor cardiace
- Hidralazină: utilizat pentru tratarea hipertensiunii
- Izoniazidă: utilizat pentru tratarea tuberculozei
Lupusul indus de medicament este complet reversibil după întreruperea tratamentului, iar simptomele dispar de obicei în șase luni.
Lupus cutanat
Unele persoane au doar manifestări cutanate de lupus și sunt diagnosticate cu lupus cutanat - un tip separat de lupus care, singur, reprezintă aproximativ 10% din cazurile de lupus. Acestea fiind spuse, leziunile lupusului cutanat apar și la două treimi din persoanele diagnosticate cu LES.
Ca și în cazul altor forme de lupus, este un caz în care corpul tău își atacă propria piele. Cauza exactă a acestei forme este necunoscută, deși femeile au mai multe șanse să o aibă și poate rula în familii. S-a demonstrat că fumatul țigării și lumina soarelui agravează starea.
Există, în general, trei tipuri de lupus cutanat, inclusiv:
- Cutanat cronic (lupus discoid): În lupusul discoid, cea mai frecventă formă de lupus cutanat cronic, se dezvoltă răni inflamatorii pe față, urechi, scalp și pe alte zone ale corpului. Aceste leziuni pot fi cruste sau solzoase și adesea cicatriciale. De obicei nu fac rău sau mâncărime. Unii pacienți raportează leziuni și cicatrici la nivelul scalpului, ceea ce face imposibilă recreșterea părului în aceste zone. Majoritatea persoanelor cu lupus discoid nu au LES. De fapt, lupusul discoid este mai frecvent la bărbați decât la femei.
- Cutanat subacut: Simptomele cutanate ale lupusului cutanat subacut sunt de obicei ușoare. Persoanele cu această afecțiune prezintă plăci roșu-purpurii, care sunt ferme și ridicate, dar leziuni cutanate aplatizate. Aceste plăci pot fi găsite singure sau în grupuri și au dimensiuni cuprinse între 5 și 20 milimetri (mm), care apar de obicei pe trunchi, inclusiv pieptul superior și spatele. Aproximativ 10% dintre persoanele cu LES au lupus cutanat subacut. Anumite medicamente pot provoca, de asemenea, lupus cutanat subacut.
- Cutanat acut: Acesta este tipul de erupție cutanată care apare atunci când LES este activ. Leziunile asociate cu lupus cutanat acut apar ca zone aplatizate ale pielii roșii pe față, care amintește de o arsură solară (erupția de fluture indicativă). Aceste leziuni pot apărea pe brațe, picioare și corp și sunt fotosensibile. Deși leziunile pot decolora pielea, ele nu se cicatrice. Leziunile apar de obicei în timpul unei erupții sau după expunerea la soare.
Rețineți că atât lupusul cutanat cronic / discoid, cât și cel subacut pot să apară independent sau pot fi manifestări ale LES, în timp ce lupusul cutanat acut nu apare în afara LES.
Lupus neonatal
Lupusul neonatal este o formă rară de lupus temporar care afectează fătul sau nou-născutul. Din punct de vedere tehnic, nu este Adevărat lupus: apare atunci când autoanticorpii mamei sunt transmise copilului său în uter. Acești autoanticorpi pot afecta pielea, inima și sângele bebelușului.
Mulți copii cu lupus neonatal vor avea erupții cutanate la naștere. Restul va izbucni de obicei în termen de două până la cinci luni. Expunerea la soare tinde să provoace focarul.
Erupțiile cutanate, în medie, vor dispărea la aproximativ șase luni sau la scurt timp după ce autoanticorpii mamelor dispar de la sugar. Tratamentul pentru leziunile cutanate nu este de obicei mai mult decât unguente pentru a ajuta la ameliorarea severității erupțiilor. Și, din fericire, sugarii născuți cu lupus neonatal nu prezintă un risc crescut de a dezvolta LES mai târziu în viață.
Deși este rar, unii copii cu mame cu lupus se pot naște cu o afecțiune cardiacă permanentă, dar tratabilă cu ajutorul unui stimulator cardiac. Această anomalie poate fi detectată încă din a 18-a săptămână de sarcină.
Simptome de lupus
În timp ce fiecare tip de lupus poate avea unele simptome predominante, cele mai multe se suprapun de la tip la tip.
Simptomele inițiale ale lupusului includ adesea:
- Febră
- Starea de rău sau disconfortul general
- Dureri articulare
- Dureri musculare
- Oboseală
Din păcate, faptul că simptomele precoce și cronice ale lupusului imită simptomele mai multor boli poate duce la diagnosticarea greșită. De obicei, abia atunci când aceste simptome sunt asociate cu alte semne mai sugestive că medicii tind să meargă pe calea lupusului.
Aceste semne includ, dar nu se limitează la:
- Ulcere, leziuni și erupții cutanate, cel mai semnificativ erupție malară (erupție fluture)
- Anemie
- Deficiență de fier
- Probleme cardiace, cum ar fi pericardita, miocardita și endocardita
- Pleurită și alte tipuri de inflamații pulmonare
- Probleme renale, inclusiv hematurie sau proteinurie nedureroasă (sânge sau proteine în urină)
- Convulsii
Inflamația (caracteristica principală a lupusului) se află la originea durerii, căldurii, roșii, umflături, leziuni tisulare și pierderea funcției rezultate, fie intern (anumite organe), extern (în principal pielea), fie ambele.
La copii
Lupusul copilariei afectează undeva între 5.000 și 10.000 de copii cu vârsta sub 18 ani în Statele Unite. Cel mai adesea este diagnosticat între 11 și 15 ani, dar copiii de orice vârstă pot avea lupus.
Lupusul afectează copiii în mod similar cu modul în care afectează adulții prin faptul că se exprimă diferit la fiecare persoană, deși pare să aibă o implicare mai mare a organelor. Acest lucru se poate datora faptului că copiii au fost adesea bolnavi pentru o perioadă mai lungă de timp, când sunt diagnosticați în cele din urmă.
Simptomele la copii sunt similare cu simptomele la adulți, dintre care cele mai frecvente sunt oboseala și durerea. Simptomele evidente ale bolii includ febră, erupție pe fluture și afectarea rinichilor.
Semne și simptome ale lupusuluiCauze
În mod normal, sistemul imunitar protejează corpul împotriva invadatorilor microbieni precum virusurile și bacteriile. Cu lupusul (la fel ca toate bolile autoimune), acest sistem funcționează defectuos, provoacă o creștere a inflamației și începe să atace corpul în schimb.
În ciuda faptului că știe acest lucru, lupusul este încă un mister relativ pentru cercetătorii medicali. O cauză exactă a bolii rămâne necunoscută și mulți încă discută dacă lupusul este o boală sau combinația mai multor boli similare.
Consensul cu privire la cele mai probabile moduri în care lupusul se dezvoltă include:
- Genetica (factori de risc pe care îi moșteniți de la părinți)
- Declanșatori de mediu (de la medicamente, stres, infecții virale și / sau expunerea la lumina soarelui)
- Infecțiile virale legate de lupus includ citomegalovirusul (CMV), virusul Epstein-Barr (EBV) care provoacă mononucleoză și herpesul zoster care provoacă zona zoster.
- Reacție la medicamente (în cazul lupusului indus de droguri)
- Hormoni, cum ar fi estrogenul: lupusul este mai frecvent la femei în perioada fertilă, când nivelul de estrogen este cel mai ridicat, iar multe femei au simptome de lupus înainte de menstruație sau în timpul sarcinii, când crește producția de estrogen.
Diagnostic
Dacă medicul dumneavoastră suspectează că aveți fie lupus eritematos cutanat singur, fie în combinație cu lupus eritematos sistemic, sunt luați în considerare mai mulți factori, inclusiv:
- Istoria simptomelor
- Constatările examenului fizic
- Constatări de laborator
- Testele anticorpilor
- Biopsie tisulară
- Imunofluorescență directă
Lupusul este adesea diagnosticat folosind un test de sânge cu anticorpi anti-nucleari (ANA), care identifică autoanticorpii care atacă propriile țesuturi și celule ale corpului. Se găsesc în sânge împreună cu anticorpi sănătoși, celule roșii din sânge, globule albe și alte substanțe sanguine. Cu toate acestea, un ANA pozitiv nu înseamnă că aveți lupus. Rezultatul este o piesă din puzzle-ul unui diagnostic de lupus.
Bolile autoimune precum lupusul pot fi dificil de diagnosticat și diferențiat. Și, în cele din urmă, datorită gamei largi de simptome, majoritatea oamenilor sunt diagnosticați mai întâi cinci ani după mai întâi simptome în curs de dezvoltare.
Dacă simțiți că dvs. (sau copilul dumneavoastră) puteți prezenta simptome în concordanță cu diagnosticul de lupus, asigurați-vă că vă vizitați medicul și exprimați această îngrijorare.
Lupus Doctor Discussion Guide
Obțineți ghidul nostru imprimabil pentru următoarea programare a medicului pentru a vă ajuta să puneți întrebările corecte.

Tratament
Tratamentul pentru lupus implică adesea o combinație de terapii medicamentoase și non-medicamentoase, precum și modificări ale stilului de viață.
Pentru unii pacienți ușor afectați, simptomele lupusului pot fi gestionate. Dar boala poate fi destul de gravă și chiar pune viața în pericol pentru alții. Lupusul nu urmează o cale obișnuită, astfel încât pacienții cu lupus suferă adesea accese imprevizibile (erupții) urmate de perioade de remisie - chiar și cu tratament.
Terapii medicamentoase
Medicamentele antiinflamatorii și modulatorii sistemului imunitar sunt adesea folosiți pentru lupus, dar medicamentul sau combinația de medicamente utilizate vor varia în funcție de simptomele individuale ale fiecărei persoane, de părțile corpului afectate și de capacitatea de reacție la anumite tratamente. Există mai multe opțiuni.
Analgezice fără prescripție medicală
Aspirina poate ajuta la gestionarea durerii și are proprietăți antiinflamatorii și anticoagulante (subțierea sângelui), care pot fi utile având în vedere riscul crescut de formare a cheagurilor de sânge cu lupus. Tylenol (acetaminofen) poate fi utilizat pentru a trata durerea sau febra.
Antiinflamatoare nesteroidiene fără prescripție medicală (AINS)
AINS, cum ar fi Motrin sau Advil (ibuprofen) sau Aleve (naproxen), sunt luate în mod obișnuit pentru a reduce inflamația și a controla durerea și rigiditatea.
AINS cu prescripție medicală
Indocina (indometacina), Relafen (nabumetonă) și Celebrex (celecoxib) oferă doze mai mari de AINS, dar necesită o rețetă.
Antimalarice
Medicamentele Plaquenil (hidroxiclorochină) și Aralen (clorochina) utilizate pentru tratamentul malariei sunt, de asemenea, prescrise în mod obișnuit pentru lupus și pot ajuta la reducerea umflăturilor articulațiilor, a ulcerelor bucale și a erupțiilor cutanate. Antimalarile tind să fie cele mai eficiente la cei cu forme ușoare de lupus.
Corticosteroizi
Rayos (prednison), Orapred (prednisolon) și Medrol (metilprednisolon) sunt medicamente orale concepute pentru a funcționa ca hormonul cortizol al organismului, care ajută la reglarea tensiunii arteriale și la diminuarea răspunsului imun. Corticosteroizii sunt luați în timpul erupțiilor drept o modalitate cu acțiune rapidă de a reduce răspunsul imun și de a reduce durerea și umflarea.
Datorită efectelor lor secundare, corticosteroizii sunt adesea utilizați numai dacă AINS și antimalarice nu sunt suficiente pentru a gestiona simptomele. Majoritatea corticosteroizilor sunt luați sub formă de pilule pentru lupus, dar există și injecții, perfuzii, geluri topice și creme.
Este posibil ca tratamentul să fie puțin mai agresiv pentru copii decât pentru adulți, dar medicii trebuie să fie atenți și la efectele secundare pe termen lung ale medicamentelor, în special la corticosteroizi precum prednisonul. Majoritatea copiilor duc o copilărie normală cu tratamentul și îngrijirea potrivită.
Imunosupresoare
Se pot prescrie medicamente care suprimă sistemul imunitar, cum ar fi medicamentele pentru chimioterapie Cytoxan (ciclofosfamidă) și Rheumatrex (metotrexat) sau medicamentul Imuran (azatioprină) utilizat pentru a preveni respingerea organelor în timpul transplanturilor de rinichi.
Terapiile imunosupresoare sunt adesea folosite la cei cu forme mai severe de lupus care nu au răspuns la alte tratamente.
Anticoagulante
O aspirină cu doze mici sau diluanți de sânge pe bază de prescripție medicală, cum ar fi calciparină sau Liquaemin (heparină) sau Coumadin (warfarină), pot fi luate pe termen lung pentru a împiedica coagularea sângelui prea ușor.
Biologică
Benlysta (belimumab) este un anticorp monoclonal (mAbas), ceea ce înseamnă că se atașează la o singură substanță din corp. Mai exact, acest medicament vizează și blochează o proteină necesară pentru activarea celulelor B (limfocite B), un grup de celule albe din sânge care joacă un rol cheie în răspunsurile imune.
Este fie injectat cu o seringă, fie administrat într-o perfuzie intravenoasă (IV) și adesea utilizat în combinație cu alte medicamente pentru lupus.
Injectare de corticotropină din depozit
H.P. Gelul Acthar conține hormon adrenocorticotrop (ACTH) care se injectează sub piele sau într-un mușchi pentru a ajuta la reducerea inflamației. Poate ajuta organismul să producă mai mulți steroizi naturali pentru a ajuta sistemul imunitar.
Terapii non-medicamentoase
Există mai multe terapii care pot fi utilizate singure sau în combinație cu terapii medicamentoase pentru a gestiona simptomele sau pentru a îmbunătăți sănătatea fizică și mentală a celor cu lupus.
- Terapie cognitiv comportamentală: Cercetările au arătat că terapia comportamentală cognitivă, un tip de terapie prin vorbire, poate ajuta la diminuarea anxietății și depresiei la cei cu lupus care au un nivel ridicat de stres zilnic.
- Fizioterapie: Terapia fizică pentru lupus poate ajuta la rezolvarea rigidității și poate ajuta la restabilirea sau menținerea mobilității și a funcției fizice. Un terapeut fizic îi poate îndruma pe cei cu lupus prin exerciții personalizate, care se pot concentra pe forță, echilibru, coordonare sau rezistență.
- Acupunctura: Cercetările preliminare sugerează că acupunctura poate ajuta la gestionarea durerii și oboselii din lupus.
Modificări ale stilului de viață
Obiceiurile de viață sănătoase pot ajuta la gestionarea sau reducerea simptomelor lupusului și pot ajuta la scăderea dozei sau a numărului de medicamente necesare.
- Mâncați o dietă sănătoasă: Nu există o dietă specifică pentru lupus, dar este important să mâncați mese hrănitoare și bine echilibrate, care includ o mulțime de fructe și legume proaspete.
- Exercițiu: Exercițiile fizice regulate pot ajuta la protejarea inimii, gestionarea stresului și îmbunătățirea nivelului de energie și a dispoziției.
- Limitați alcoolul: Alcoolul poate interacționa cu unele medicamente pentru lupus sau poate crește efectele secundare ale acestora, cum ar fi riscurile gastrointestinale pentru cei care iau AINS, deci discutați cu medicul dumneavoastră orice consum de alcool.
- Purtați protecție solară și îmbrăcăminte de protecție solară: Lupusul poate crește sensibilitatea la razele UV și lumina soarelui poate declanșa erupții. Folosiți cel puțin protecție solară SPF 30 și purtați pălării și învelitoare dacă intenționați să petreceți timpul în aer liber.
- Nu fumați: La fel ca în majoritatea afecțiunilor medicale, fumatul poate complica sau accelera lupusul, deci este important să renunțați sau să limitați fumatul.
- Gestionați stresul cu practici minte-corp: Stresul cronic poate agrava calitatea vieții persoanelor cu lupus; aproximativ 25% dintre cei cu lupus au depresie majoră și 37% au anxietate. Meditația și practicile de respirație îi pot ajuta pe cei cu lupus să-și gestioneze stresul, să-și modifice percepția asupra durerii și să îmbunătățească sănătatea mintală.
- Odihnă: Cei cu lupus pot avea nevoie de odihnă suplimentară, în special în timpul unor accese de oboseală, și ar trebui să urmărească cel puțin opt ore de somn în fiecare noapte.
Copiind
Lupus poate aduce tot felul de provocări fizice și emoționale, mai ales dacă sunteți nou diagnosticat. Învățarea de a face față bolii tale necesită timp și practică și include lucruri precum educarea pe tine însuți și a celor dragi despre boala ta, îngrijirea de tine odihnindu-te suficient și mâncând bine, învățând cum să-ți gestionezi erupțiile și obținerea de sprijin.
Lupus: A face față, a sprijini și a trăi binePrognoză
Prognosticul pentru cei cu lupus depinde adesea de cantitatea de implicare a organelor. Supraviețuirea pentru pacienții cu lupus cu simptome ale sistemului nervos central, afectarea organelor majore și / sau boli de rinichi este probabil mai scurtă decât cei cu numai boli de piele și / sau articulații legate de lupus.
Potrivit Centrului Național de Resurse pentru Lupus, aproximativ 80% până la 90% dintre persoanele cu lupus au o speranță de viață normală.
Studiile efectuate pe cei cu LES au constatat că aproximativ 75% dintre persoanele diagnosticate la începutul bolii lor trăiesc mai mult de 20 de ani și calitatea vieții lor este comparabilă cu cele care trăiesc cu alte tipuri de boli cronice. (...)
Cea mai frecventă cauză de deces la începutul bolii este o infecție datorată imunosupresiei, cauzată fie de LES, fie de medicamentele utilizate pentru a o controla. Mai târziu, boala cardiacă accelerată este principala cauză de deces. Intervențiile în stilul de viață și utilizarea medicamentelor atunci când este necesar pot ajuta la minimizarea riscurilor cardiace adăugate pentru cei cu lupus.
Ar putea fi lupus? Semne si simptome