Conţinut
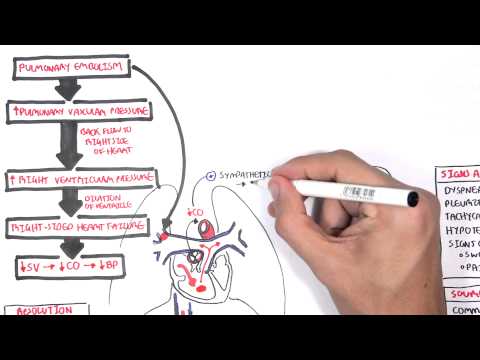
Un infarct pulmonar, numit și infarct pulmonar, apare atunci când o secțiune de țesut pulmonar moare, deoarece aportul său de sânge a fost blocat. În timp ce mai multe afecțiuni medicale pot provoca un infarct pulmonar, cea mai frecventă cauză este embolul pulmonar.În funcție de dimensiunea și locația sa, simptomele unui infarct pulmonar pot varia de la o persoană la alta, de la a fi destul de ușoare până la extrem de severe. Cu toate acestea, indiferent de simptomele sale, atunci când apare un infarct pulmonar înseamnă întotdeauna că există o problemă medicală subiacentă serioasă și este necesară o evaluare și un tratament agresiv.
Simptome
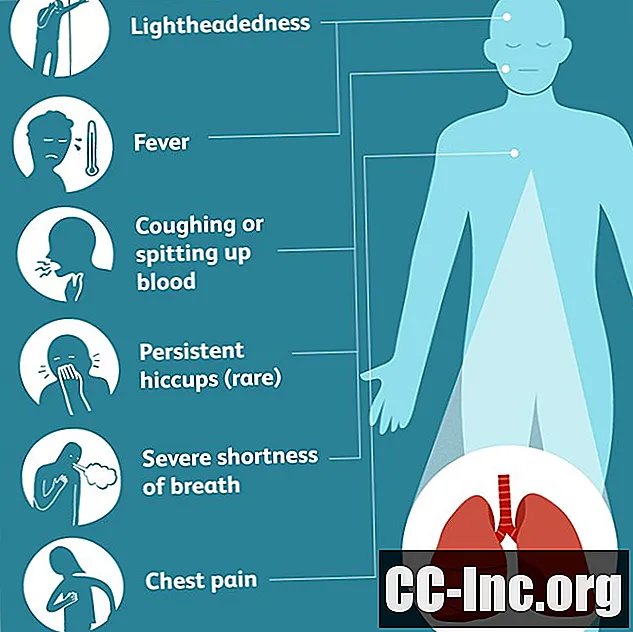
Simptomele unui infarct pulmonar, care pot fi destul de variabile, sunt legate de mărimea infarctului și de localizarea acestuia în plămâni. Infarctele pulmonare mai mari produc de obicei simptome mai severe, la fel ca infarctele care afectează pleura (membranele fibroase care protejează și acoperă plămânii).
În majoritatea cazurilor, un infarct pulmonar este cauzat de un embol pulmonar relativ mic, producând un infarct destul de mic. În aceste cazuri, simptomele cauzate de infarctul în sine pot fi foarte ușoare sau inexistente.
Infarctele pulmonare mai mari produc de obicei simptome mai severe, la fel ca infarctele care afectează pleura. Aceste simptome pot include:
- hemoptizie (tuse sau scuipat sânge)
- dispnee severă (dificultăți de respirație)
- febră
- durere toracică (cel mai de obicei, o durere asemănătoare pleureziei (durere toracică care apare atunci când respirați)
- (rar) sughiț persistent
- amețeală
- slăbiciune
Multe dintre aceste simptome sunt destul de frecvente în cazul unui embol pulmonar, indiferent dacă a produs sau nu un infarct pulmonar. Cu toate acestea, atunci când un embol pulmonar este însoțit fie de hemoptizie, fie de durere toracică, acesta este un indiciu că a apărut și un infarct pulmonar.
În timp ce infarctele pulmonare mici nu au de obicei consecințe pe termen lung, infarctele mari pot provoca leziuni pulmonare suficiente pentru a produce simptome cronice și chiar pot deveni fatale.
Cauze
De departe, cea mai frecventă cauză a infarctului pulmonar este embolul pulmonar. Acum se estimează că până la 30% din embolii pulmonare produc cel puțin un infarct pulmonar mic.
Mai multe alte afecțiuni medicale pot provoca, de asemenea, un infarct pulmonar prin producerea ocluziei unei părți a circulației pulmonare, oprind fluxul de sânge într-o porțiune a țesutului pulmonar. Acestea includ cancerul, bolile autoimune, cum ar fi lupusul, diverse infecții, boala cu celule secera, bolile pulmonare infiltrative, cum ar fi amiloidoza, sau embolizarea aerului sau a altor materiale dintr-un cateter intravenos. Consumatorii de droguri intravenoase sunt deosebit de predispuși la apariția infarctelor pulmonare.
Oricare ar fi cauza, infarctele pulmonare foarte mari sunt relativ mai puțin frecvente, deoarece țesutul pulmonar are trei surse potențiale de oxigen: artera pulmonară, artera bronșică (arterele care furnizează arborele bronșic) și alveolele în sine (sacii aerieni din plămâni) . Aceasta înseamnă că infarctul pulmonar care pune viața în pericol este cel mai frecvent observat la persoanele care au probleme medicale subiacente semnificative, cum ar fi boala pulmonară obstructivă cronică sau insuficiența cardiacă cronică. În special, fumătorii au, de asemenea, un risc mult mai mare de infarct pulmonar.
Diagnostic
În marea majoritate a cazurilor, un infarct pulmonar este diagnosticat ca o constatare suplimentară atunci când se caută un embolie pulmonară.
La o persoană care este diagnosticată (sau se suspectează că are) un embol pulmonar, un medic va fi, de asemenea, suspect de un infarct pulmonar dacă pacientul se confruntă cu hemoptizie sau durere toracică sau dacă examenul fizic prezintă dovezi ale unui embol foarte mare (în în special, dacă sunt prezente tahicardie, respirație rapidă sau transpirație excesivă). În plus, un infarct pulmonar care afectează căptușeala pleurală a plămânilor poate produce un sunet distinctiv de „frecare pleurală” care se aude cu un stetoscop, un sunet care seamănă cu frecarea a două bucăți de piele împreună.
În absența acestor constatări clinice, un mic infarct pulmonar poate scăpa cu totul de detectare. Cu toate acestea, acum, când scanările CT pulmonare sunt utilizate în mod obișnuit în diagnosticul emboliei pulmonare, chiar și infarctele pulmonare mici sunt detectabile dacă sunt căutate în mod specific.
Tratament
Tratamentul infarctului pulmonar include îngrijire de susținere și gestionarea stării de bază care a cauzat infarctul.
Îngrijirea de susținere include menținerea unei oxigenări adecvate a sângelui prin administrarea de oxigen și controlul durerii pentru a face respirația mai confortabilă. Dacă oxigenul sanguin adecvat nu poate fi menținut prin administrarea de oxigen prin canulă nazală sau mască de față, este posibil ca pacientul să fie intubat și plasat pe un ventilator.
Alte tratamente depind de cauza de bază suspectată. Trebuie instituit un tratament agresiv pentru criza sau infecția cu celule secerice, dacă aceste cauze par a fi probabile. Tratamentul trebuie intensificat (dacă este posibil) pentru orice boală autoimună care a cauzat problema, iar opțiunile de tratament trebuie reevaluate dacă cancerul este cauza.
Cu toate acestea, în marea majoritate a cazurilor, infarctul pulmonar este cauzat de un embol pulmonar. Tratamentul embolilor pulmonari include, pe lângă îngrijirea de susținere, instituirea medicației anticoagulante, de obicei cu heparină intravenoasă, urmată în câteva zile de un anticoagulant oral.
În cazurile în care embolul pulmonar este masiv și pare să producă un infarct pulmonar mare, sau mai ales dacă fluxul de sânge către plămâni este atât de compromis încât debitul cardiac scade, poate fi necesar să se administreze fibrinolitic („formarea cheagurilor”) medicamente pentru a încerca să dizolve cheagul care obstrucționează fluxul sanguin. Riscul suplimentar implicat în utilizarea acestor medicamente, în aceste circumstanțe, este depășit de riscul acut de deces dacă cheagul rămâne acolo unde este.
Și dacă situația este suficient de gravă, poate fi chiar necesar să încercați o procedură chirurgicală sau de cateterizare pentru a elimina cheagul de obstrucție.
Un cuvânt de la Verywell
Infarctul pulmonar - moartea unei secțiuni de țesut pulmonar cauzat de obstrucție vasculară - este o consecință destul de frecventă a unui embol pulmonar. Alte cauze ale infarctului pulmonar sunt mult mai puțin frecvente. În cele mai multe cazuri, un infarct pulmonar este relativ mic și nu are consecințe reale de lungă durată, atâta timp cât cauza de bază este abordată în mod adecvat. Cu toate acestea, un infarct pulmonar mai mare poate produce simptome acute semnificative și probleme pe termen lung. În toate cazurile, un infarct pulmonar necesită evaluare și tratament medical agresiv.