
Conţinut
Hipoglicemia neonatală sau glicemia scăzută la un nou-născut apare atunci când nivelul de glucoză din sânge al unui nou-născut este mai mic decât are nevoie corpul bebelușului. Glucoza este principala sursă de combustibil pentru corp și creier. La un nou-născut, glicemia scăzută are multe cauze.De asemenea, poate provoca probleme, inclusiv probleme de respirație și hrănire. Condiția este tratabilă, dar dacă nu este detectată, ar putea fi fatală, mai ales dacă o afecțiune de bază este de vină.
Prevalenta
Hipoglicemia neonatală afectează până la aproximativ 4 la 1.000 de nașteri pe termen lung, conform unor studii. Este de obicei asociată cu factori de risc, inclusiv vârsta mamei la momentul nașterii, dacă mama este diabetică sau dacă bebelușul este prea mic sau prea mare. De fapt, incidența la nou-născuții cu risc ridicat poate fi de până la 30 la sută.
Cercetări raportate în Jurnalul de pediatrie descoperă că mai mult de jumătate dintre nou-născuții cu factori de risc ar putea deveni hipoglicemici. Potrivit studiului din 2012, factorii de risc includ să se nască prea mici sau prea mari, să aibă o mamă diabetică sau să se nască prematur tardiv (naștere la 34 până la 36 de ani) gestația săptămânii). Cercetătorii din acest studiu au analizat 514 sugari care s-au născut la 35 de săptămâni sau mai târziu și au fost identificați ca fiind expuși riscului de hipoglicemie. Testarea glicemiei s-a făcut în primele 48 de ore după naștere.
Puțin mai mult de jumătate dintre nou-născuți erau hipoglicemici, 19% aveau hipoglicemie severă, iar alți 19% aveau mai mult de un episod de hipoglicemie.
Nou-născuții care au avut trei factori de risc au avut cel mai mare risc de hipoglicemie severă.
Cercetătorii au ajuns la concluzia că hipoglicemia neonatală este frecventă pentru nou-născuții cu factori de risc specifici și factori de risc multipli care prezintă nou-născuților un risc mai mare. Cercetătorii nu au făcut concluzii cu privire la rezultatele pe termen lung.
Cauze și factori de risc
Bebelușii primesc glucoză de la mame prin placentă înainte de a se naște. După naștere, sursele lor de glucoză sunt laptele matern și formula. Glucoza este produsă și în ficat. Glicemia poate scădea atunci când există prea multă insulină (un hormon care extrage glucoza din sânge), dacă bebelușul nu produce suficient sau folosește prea mult sau dacă bebelușul nu este capabil să se hrănească.
Unii nou-născuți au anumiți factori de risc care le facilitează dezvoltarea hipoglicemiei neonatale. Acestea pot include:
- Fiind născut prea devreme
- Infecţie
- Nevoia de oxigen după livrare
- Mama cu diabet
- Având o creștere lentă în timpul uterului
- Fiind mai mici sau mai mari ca mărime decât în mod normal
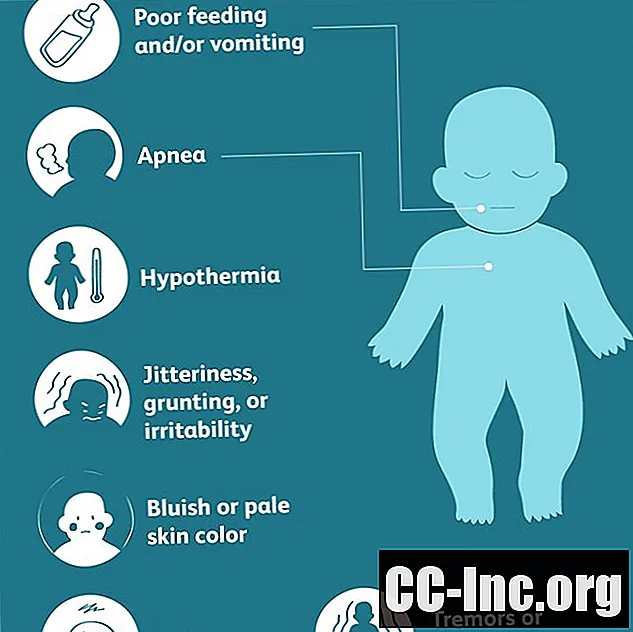
Simptome
La nou-născuți, un nivel al glicemiei de 30 mg / dL (miligrame pe decilitru) în primele 24 de ore de viață și mai mic de 45 mg / dL constituie hipoglicemie neonatală. Simptomele hipoglicemiei neonatale nu sunt întotdeauna evidente la nou-născut. Mai mult, fiecare nou-născut poate prezenta simptome diferit.
Simptomele pot include:
- Culoarea pielii albăstrui sau palide
- Apnee (pauze de respirație) sau respirație rapidă
- Hipotermie (temperatura corpului scăzută)
- Jitteriness, mormăit și / sau iritabilitate
- Hrănire sau vărsături slabe
- Letargie (senzație generală de rău)
- Tremurături sau convulsii
Dacă nou-născutul dumneavoastră prezintă oricare dintre aceste simptome, discutați cu asistentele medicale și medicii despre analizele de sânge. Chiar dacă nou-născutul nu prezintă simptome și știți că există factori de risc, este totuși cel mai bine să discutați cu medicul dumneavoastră.
Diagnostic
Diagnosticul hipoglicemiei neonatale se face cu un test seric al glucozei. Este un test de sânge care măsoară zahărul din sânge la un nou-născut folosind un baston de călcâi, un mod ușor și minim invaziv de sânge funcționează pentru nou-născuți, unde sângele este extras din călcâiul piciorului.
Dacă zahărul din sânge este scăzut, medicul va continua să verifice până când este la niveluri normale timp de 12 până la 24 de ore. Uneori, se efectuează teste suplimentare pentru nou-născuți pentru a căuta tulburări metabolice, afecțiuni care afectează procesul metabolic normal și pot provoca scăderea zahărului din sânge.
Tratament
Tratamentul hipoglicemiei neonatale depinde de prezența simptomelor de hipoglicemie, de aportul de lapte matern și de capacitatea de a alăpta sau de a hrăni cu biberonul și formula. Nou-născuții cu nivel scăzut de zahăr din sânge vor avea nevoie de lapte matern suplimentar sau hrană cu formulă. Unii nou-născuți pot avea nevoie de o soluție de zahăr (glucoză) pe cale intravenoasă sau prin venă, mai ales dacă bebelușul nu poate să se hrănească pe cale orală sau dacă glicemia este foarte scăzută.
Tratamentul va continua câteva ore sau zile sau până când nou-născutul poate menține nivelurile normale de zahăr din sânge. Este posibil ca bebelușii prematuri, copiii cu infecții sau cei născuți cu o greutate mică la naștere să fie tratați pentru perioade mai lungi.Dacă scăderea zahărului din sânge continuă, nou-născutului i se vor administra medicamente pentru creșterea glicemiei. În cazuri foarte rare, nou-născuții cu zahăr din sânge foarte scăzut care nu se ameliorează pot avea nevoie de o parte din pancreas îndepărtată pentru a reduce producția de insulină.
Un cuvânt de la Verywell
Perspectiva este bună pentru copiii născuți cu zahăr din sânge scăzut care nu prezintă simptome și chiar cu simptome atunci când răspund bine la tratament. Este puțin probabil ca hipoglicemia să afecteze copiii pe măsură ce cresc, atâta timp cât primesc tratament rapid.
Nivelurile foarte scăzute de zahăr din sânge, care rămân persistente, pot afecta funcția mentală a nou-născutului, pot afecta și inima și pot provoca convulsii. Cu toate acestea, acest lucru este rar și nou-născuții care sunt afectați de scăderea zahărului din sânge pe termen lung au de obicei o afecțiune medicală de bază pentru care vor avea nevoie de tratament suplimentar. Dacă credeți că nou-născutul dvs. poate avea o altă afecțiune de sănătate care contribuie la scăderea zahărului din sânge, discutați cu un medic pediatru sau cu medicul dumneavoastră cât mai curând posibil.
Epispadii: de la diagnostic la tratament