
Conţinut
- Ce sunt VM-urile?
- Cum sunt diagnosticate VM-urile?
- Cum sunt tratate VM-urile?
- Pregătirea pentru tratament
- Tratamente suplimentare pentru VM-uri
Ce sunt VM-urile?
Venele fac parte din sistemul circulator care deplasează sângele prin corp. Venele transportă sângele din corp înapoi la inimă. Inima pompează sângele prin plămâni, astfel încât să poată prelua oxigenul. Corpul folosește oxigenul pentru a produce energie. Malformațiile venoase (VM) apar atunci când venele nu se formează normal. VM-urile pot fi complet izolate de venele normale sau se pot scurge în ele. VM-urile nu fac parte din sistemul normal de vene.
VM-urile sunt cel mai frecvent tip de anomalie vasculară. Ele pot apărea oriunde pe corp, dar sunt cele mai frecvente pe cap și gât.
VM-urile pot arăta ca o vânătăi pe piele sau o creștere sub piele. VM-urile au de obicei o culoare albăstruie dacă sunt în interiorul sau în apropierea pielii.
În multe cazuri, când se găsește un VM, acesta este deja mai mare de 5 centimetri (dimensiunea unei prune). Când apăsați în jos pe un VM, acesta se va micșora adesea, ca un balon care pierde aer. După oprire, se va umple înapoi, ca un balon care se umple cu aer. Acesta este rezultatul expulzării sângelui din malformație și reumplere încet.
Punctele rotunde și dure pot fi uneori resimțite când se apasă un VM. Acestea se numesc flebolite, care sunt cheaguri de sânge calcificate în cadrul malformației. Ele sunt adesea de dimensiunea unei perle.
Durerea, umflarea și desfigurarea sunt cele mai frecvente simptome ale VM-urilor. Umflarea sau durerea pot să apară sau să dispară tot timpul. Uneori, acest lucru se poate datora unui cheag care se formează în interiorul malformației. O VM lângă o articulație, cum ar fi un cot sau un genunchi, poate provoca funcționarea defectuoasă a articulației. O VM lângă un nerv poate duce la deteriorarea acelui nerv și poate provoca dureri sau funcții slabe.
Multe persoane cu VM vizibile se pot simți jenate sau conștiente de sine. Îngrijitorii și profesorii trebuie să fie conștienți să urmărească tachinarea sau agresiunea de către colegii de clasă ai unui copil cu VM.
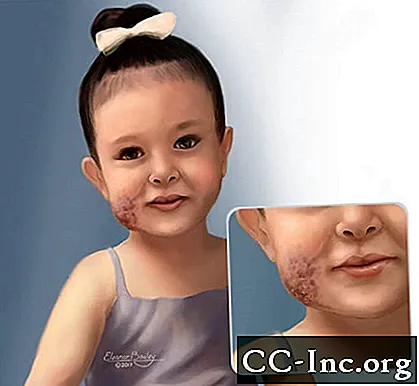
Ilustrația copilului cu malformație venoasă pe față.
© Eleanor Bailey
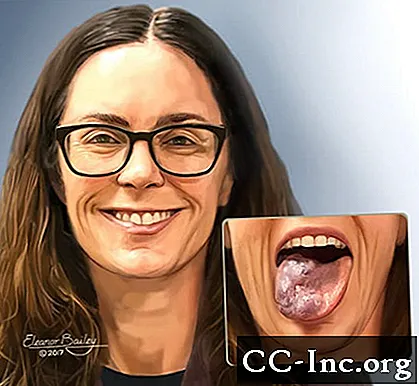
Ilustrație a femeii cu malformație venoasă pe limba ei.
© Eleanor Bailey
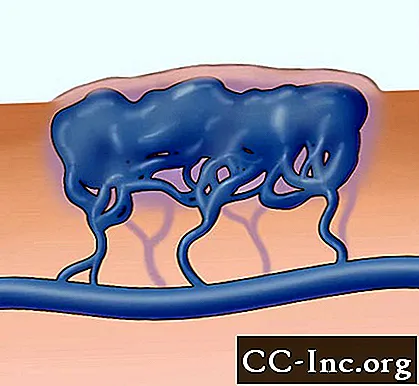
Ilustrație a malformației venoase cu spații macrocistice, adică cu resturi separate de septuri.
© Eleanor Bailey
Cum sunt diagnosticate VM-urile?
VM-urile se găsesc uneori adânc în corp și nu pot fi văzute sub piele. VM-urile se găsesc uneori într-un studiu imagistic, cum ar fi o radiografie sau un RMN efectuat din alte motive sau din cauza simptomelor, cum ar fi umflarea sau durerea.
Majoritatea VM-urilor nu sunt ereditare. Adică nu sunt trecute de la părinte la copil. Nimic din ceea ce face o mamă în timpul sarcinii nu poate provoca sau preveni aceste malformații.
Unele tipuri foarte rare de VM sunt ereditare. Acest lucru înseamnă că sunt transportați în ADN-ul familiei și se pot întâmpla altor membri ai familiei.
Majoritatea VM-urilor pot fi diagnosticate de un medic care este priceput în îngrijirea pacienților cu acestea. Acest medic va întreba despre creșterea și dezvoltarea pacientului și va efectua un examen fizic.
Un RMN este cel mai bun studiu imagistic pentru a diagnostica o VM. Oferă o scanare detaliată sau o imagine a interiorului corpului pentru a vă ajuta să vedeți dimensiunea și locația VM. Un RMN va arăta, de asemenea, alte structuri importante, cum ar fi nervii, mușchii, arterele și venele care sunt în apropierea VM și care pot fi afectate de tratament.
Angiografia prin rezonanță magnetică (MRA) sau venografia prin rezonanță magnetică (MRV) sunt tipuri specifice de RMN care arată vasele de sânge și fluxul sanguin. MRA / MRV vă poate ajuta să arătați dacă există artere care se conectează la VM sau pentru a vedea dacă există vene care scurg sânge din VM.
RMN / MRV / ARM nu expun un pacient la radiații. Imaginile sunt create folosind magneți puternici.
O ultrasunete este, de asemenea, utilă pentru diagnosticarea și monitorizarea unei VM. O ultrasunete folosește unde sonore pentru a face o imagine a vaselor de sânge și a țesuturilor de sub piele. Ecografia poate fi utilizată și pentru a detecta viteza fluxului sanguin, ceea ce îi ajută pe medici să diagnosticheze o VM. Este o metodă bună pentru copiii mici, deoarece nu necesită ca un copil să stea foarte nemișcat și pentru că nu expune un pacient la radiații. De asemenea, se poate face în timp ce un copil este treaz. Cu toate acestea, ultrasunetele nu furnizează la fel de multe informații despre anatomia din apropiere ca RMN.
Ocazional, un medic poate face o scanare CT pentru a vedea dacă o VM afectează un os. O scanare CT este ca un RMN, cu excepția faptului că folosește raze X în loc de magneți. În general, CT nu este cel mai bun mod de a diagnostica o VM
Cum sunt tratate VM-urile?
Majoritatea VM-urilor cresc pe măsură ce pacientul crește. VM-urile pot crește, de asemenea, după traume sau pot crește chiar mai repede în timpul pubertății sau sarcinii. VM-urile sunt rareori vindecate și mulți pacienți vor trebui tratați în momente diferite de-a lungul vieții.
Tratamentul este de obicei axat pe gestionarea VM pentru a reduce dimensiunea și simptomele sau pentru a reduce sau preveni problemele care pot fi cauzate de malformație. Deși VM-urile nu pot fi adesea vindecate complet, există multe modalități de a le gestiona bine.
VM este benignă, ceea ce înseamnă că nu este cancer. Dacă o mașină virtuală nu cauzează probleme, cum ar fi durerea sau pierderea funcției sau deformarea, așteptarea activă activă poate fi cel mai bun tratament. Odată ce o VM începe să provoace probleme, tratamentul va începe.
Dacă o mașină virtuală se află într-o zonă sensibilă sau periculoasă, este posibil să aibă nevoie de tratament chiar dacă încă nu a început să provoace probleme.
Vă recomandăm evaluarea timpurie de către un specialist dacă sunteți îngrijorat de faptul că dvs. sau copilul dumneavoastră puteți avea o mașină virtuală. Tratamentul este individualizat. Medicii dvs. vor fi parteneri cu dvs. pentru a vă asigura că dumneavoastră sau copilul dumneavoastră primiți tratamentul potrivit la momentul potrivit.
O echipă de medici specializați în tratarea anomaliilor vasculare (tumori și malformații) vor colabora pentru a trata o VM. Echipa de tratament poate include radiologi intervenționali, radiologi diagnostici, dermatologi, chirurgi, hematologi și genetici.
Un radiolog intervențional este un medic care poate citi imagini și scanări ale corpului și poate utiliza aceste imagini pentru a trata VM fără a tăia pielea. Radiologii intervenționali joacă un rol central în diagnosticarea și tratarea unei VM.
Un chirurg poate ajuta la corectarea desfigurării sau deformării de la VM, odată ce cea mai mare parte a malformației a fost tratată. VM-urile mari pot duce la probleme de coagulare a sângelui.
Un hematolog este un medic care tratează bolile de sânge și se va asigura că sângele se coagulează corect înainte, în timpul și după orice proceduri. Unele VM și alte malformații vasculare pot fi tratate cu medicamente precum sirolimus, care necesită verificarea prelucrării sângelui și monitorizarea cu un specialist care are experiență în utilizarea acestor medicamente pentru pacienții cu VM.
Un dermatolog tratează bolile de piele. Când o VM implică pielea, un dermatolog poate ajuta la tratarea pielii implicate cu terapia cu laser.
Un genetician este un medic care studiază bolile care sunt transmise de la părinți la copii prin intermediul genelor lor. Geneticienii îi ajută pe pacienți să înțeleagă mai bine starea lor și să discute ce risc există, dacă există, pentru transmiterea riscului de a avea o mașină virtuală viitorilor copii.
Scleroterapia pentru tratarea VM
Scleroterapia este un tratament foarte util pentru VM și este efectuată de un radiolog intervențional. În scleroterapie, ultrasunetele sunt utilizate pentru a viza VM, iar imagistica cu raze X ajută la ghidarea și monitorizarea tratamentului.
Pielea nu este tăiată. În timp ce pacientul doarme, ace sunt utilizate pentru a elibera un medicament lichid, numit sclerosant, direct în venele anormale care alcătuiesc VM. Acest medicament dăunează și distruge venele anormale. Majoritatea sclerozanților vor provoca coagularea sângelui din interiorul VM și vor deteriora imediat venele anormale. Altele au un efect mai întârziat. Oricum ar fi, scopul scleroterapiei este de a provoca cicatricea malformației, astfel încât sânge puțin sau deloc să curgă prin VM. Acest lucru va face ca VM să se micșoreze.
Sunt deseori necesare mai multe tratamente cu scleroterapie. Tratamentele sunt de obicei la cel puțin șase săptămâni distanță. Scleroterapia face ca VM să devină mai mică, dar VM-urile pot deveni din nou mai mari în timp. De obicei, VM-urile sunt gestionate pe tot parcursul vieții, nu vindecate. Scopul tratamentului este îmbunătățirea simptomelor cât mai mult posibil.
Pregătirea pentru tratament
Înainte de scleroterapie, echipa de tratament vă va pregăti pentru ceea ce se întâmplă în mod normal după procedură și pentru eventuale probleme potențiale.
Majoritatea pacienților sunt aduși sub anestezie generală în timpul scleroterapiei. Unii pacienți vor putea merge acasă în ziua procedurii, iar unii vor rămâne peste noapte în spital pentru a-și reveni.
După tratament, pot apărea umflături, iritații pe piele și vânătăi la locul tratamentului.
Ulcerația este cea mai frecventă complicație a scleroterapiei. Un ulcer este o rană sau o rană. Ulceratia se intampla in mai putin de 5 la suta din cazuri. Dacă se dezvoltă un ulcer, echipa dumneavoastră de tratament îl va trata.
Tratamente suplimentare pentru VM-uri
Uneori, terapia cu laser este utilizată pentru a trata VM-urile care afectează pielea. Uneori, intervenția chirurgicală poate ajuta la corectarea deformării sau a pierderii funcției. Pentru majoritatea anomaliilor vasculare, o combinație de metode de tratament este cea mai bună.
Medicii lucrează la noi tratamente pentru VM-uri. Pentru VM extinse, unii pacienți pot fi tratați cu medicamente precum sirolimus. Un medicament numit sirolimus (rapamicină) a funcționat pentru unii pacienți. Deoarece sirolimus poate suprima sistemul imunitar, este necesară o monitorizare atentă de către un specialist cu experiență.
Poate fi necesară intervenția chirurgicală după scleroterapie pentru a îndepărta o masă, o piele suplimentară sau o deformare lăsată de VM. VM-urile mici pot fi uneori tratate numai cu o intervenție chirurgicală. VM-urile se vor întoarce adesea după operație, deoarece este foarte dificil să eliminați complet o VM. Doar chirurgii cu experiență în tratarea malformațiilor vasculare complicate ar trebui să opereze asupra lor.
Alte terapii, cum ar fi crioablarea (terapia de congelare) și ablația cu laser / radiofrecvență (terapia de încălzire) sunt uneori folosite pentru a trata VM.
VM-urile care implică pielea sunt tratate uneori cu diferite tipuri de lasere, cum ar fi un laser cu vopsea pulsată, un laser Nd: YAG cu impulsuri lungi sau altele. Mai multe tratamente cu laser sunt de obicei necesare pentru cele mai bune rezultate pentru aceste VM pe piele. Aceste tratamente cu laser sunt de obicei distanțate între 4 și 12 săptămâni.