
Conţinut
Banda iliotibială (IT) este o bandă puternică și groasă de țesut fibros care începe de la șold și se întinde de-a lungul coapsei exterioare, atașându-se pe marginea exterioară a osului tibiei (tibia) chiar sub articulația genunchiului. Banda funcționează cu cvadricepsul (mușchii coapsei) pentru a oferi stabilitate în exteriorul articulației genunchiului în timpul mișcării.Vătămarea sau iritarea benzii iliotibiale - numită sindromul benzii iliotibiale - poate provoca o durere ascuțită sau ascuțită adesea resimțită la exteriorul genunchiului. Uneori, durerea se răspândește în zona coapsei și / sau șoldului.
Diagnosticul sindromului benzii IT se face adesea clinic printr-un istoric detaliat și o examinare fizică. Odată diagnosticat, medicul dumneavoastră va elabora un plan de tratament care presupune o combinație de reducere a activității, administrarea unui medicament antiinflamator și urmarea unei terapii fizice.
Simptome
Sindromul bandelor IT este o afecțiune întâlnită cel mai frecvent la alergători, pe lângă bicicliști, jucători de fotbal, jucători de hochei pe câmp, baschet și jucători de vâsle.
Deoarece banda IT acționează ca un stabilizator în timpul alergării, poate deveni iritată și inflamată atunci când este suprautilizată sau stresată.
Această iritație poate duce treptat la o durere arzătoare, dureroasă, simțită pe partea exterioară (laterală) a genunchiului sau a coapsei inferioare. Uneori, durerea se simte și lângă șold. Durerea este adesea mai intensă la coborârea scărilor sau ridicarea dintr-o poziție așezată.
În timp, durerea poate deveni constantă și ascuțită sau înțepătoare în calitate. Pe măsură ce durerea devine mai severă, poate apărea umflarea peste genunchiul exterior.
Cauze
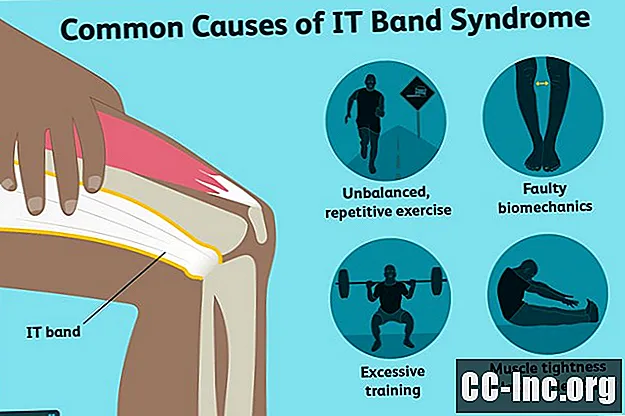
Cauzele frecvente ale sindromului benzii IT sunt antrenamentul excesiv și / sau creșterea prea rapidă a antrenamentului. Pe lângă regimurile de antrenament slabe, biomecanica defectă poate face, de asemenea, o persoană mai vulnerabilă la dezvoltarea sindromului benzii IT.
Exemple de erori biomecanice predispuse includ:
- Pronație excesivă a piciorului
- Discrepanța lungimii piciorului
- Inclinare pelviana laterala
- Picioare înclinate
Sindromul de bandă IT este frecvent întâlnit și la alergătorii care efectuează exerciții neechilibrate și repetitive, cum ar fi alergarea doar pe o parte a unui drum încoronat sau alergarea doar într-un singur sens în jurul unei piste. piciorul exterior să fie mai jos decât piciorul interior. Acest lucru, la rândul său, determină înclinarea bazinului într-o parte, stresând banda IT.
Strângerea musculară sau lipsa flexibilității la nivelul fesierului (fesei), tensor fascia latae (mușchiul șoldului) și a mușchilor cvadriceps (coapsă) pot crește, de asemenea, riscul unei persoane de a dezvolta sindromul bandelor IT.
Când să vezi un doctor
Este important să vă adresați medicului dumneavoastră pentru orice durere de genunchi care este severă, se agravează sau persistă mai mult de câteva zile. Pe lângă durerile de genunchi, alte semne care justifică îngrijirea medicală includ:
- Incapacitatea de a merge confortabil sau blocarea genunchiului (incapacitatea de a îndoi genunchiul)
- Umflături sau modificări ale pielii (de exemplu, decolorare, roșeață sau căldură)
- O vătămare sau traumatism care provoacă deformări în jurul articulației genunchiului
- Prezența febrei sau a altor simptome neobișnuite
Diagnostic
Diagnosticul sindromului benzii iliotibiale este aproape întotdeauna clinic, ceea ce înseamnă că este necesar doar un istoric medical și un examen fizic. Rareori, imagistica este necesară pentru a confirma un diagnostic de sindrom IT.
Istoricul medical
Dacă aveți dureri laterale de genunchi / coapsă / șold, este sensibil să notați câteva note despre durerea dumneavoastră înainte de numirea medicului dumneavoastră. De exemplu, încercați să răspundeți la unele dintre aceste întrebări, care sunt cele pe care medicul dumneavoastră le va pune probabil în timpul vizitei:
- Când a început durerea ta?
- Durerea ta este constantă sau vine și pleacă?
- Ce vă face să vă agraveți durerea? Ce o face mai bună?
- Participați la vreo activitate sportivă viguroasă sau la un regim de antrenament?
- Ați avut vreun traumatism sau vătămare recentă?
- Aveți alte simptome în afară de durere, cum ar fi umflarea sau instabilitatea genunchiului?
Examinare fizică
În timpul examenului fizic, medicul dumneavoastră vă va inspecta și va apăsa (palpa) întreaga articulație a genunchiului.
O descoperire distinctivă pentru sindromul benzii iliotibiale este durerea asupra epicondiliei femurale laterale - o mică proiecție a osului inferior al coapsei pe unde trece banda iliotibială.
Medicul dumneavoastră poate efectua, de asemenea, testul de compresie Noble, în care genunchiul dvs. este flexat și extins, în timp ce medicul dumneavoastră exercită presiune pe epicondilul femural lateral cu degetul mare. Dacă se simte o senzație de durere sau de apăsare la sau deasupra epicondilului atunci când genunchiul este flexat (de multe ori durerea maximă se simte la 30 de grade de flexie a genunchiului), testul este pozitiv.
Pe lângă examinarea articulației genunchiului, medicul dumneavoastră va evalua forța și flexibilitatea cvadricepsului (situat în partea din față a coapsei) și a hamstrilor (situate în partea din spate a coapsei).
Imagistica
Dacă imagistica este utilizată pentru a confirma un diagnostic al sindromului benzii iliotibiale, este de obicei imagistica prin rezonanță magnetică (RMN).
Diagnostice diferențiale
Multe dintre diagnosticele diferențiale care pot fi luate în considerare pentru sindromul benzii iliotibiale se suprapun cu cele ale durerilor generale sau laterale ale genunchiului, inclusiv sindromul durerii patelofemorale, lacrima meniscului lateral și lacrima ligamentului lateral colateral.
Două diagnostice suplimentare - tendinita poplitee și tendinopatia femurală a bicepului - au o suprapunere semnificativă cu sindromul benzii IT, deoarece acestea rezultă adesea și din alergarea excesivă, în special alergarea în jos.
Vestea bună este că un examen fizic împreună cu un RMN (în unele cazuri) pot diferenția în general aceste diagnostice.
Tendinite poplitee
Tendonul popliteu conectează osul coapsei la mușchiul popliteu (un mușchi mic situat în partea din spate a genunchiului). Mușchiul popliteu funcționează cu tendonul popliteu pentru a controla mișcarea înainte și rotația genunchiului.
Tendinita poplitee - care se referă la iritarea tendonului popliteu - rezultă de obicei din alergarea și mersul în jos excesive și provoacă durere la exteriorul genunchiului, care uneori se răspândește în partea din spate a genunchiului. , împreună cu instabilitatea genunchiului pot fi, de asemenea, prezente.
Tendinopatia Biceps Femoris
Tendonul bicepsului femural conectează mușchiul biceps femoral (unul dintre cei trei mușchi ai hamstringului) la genunchiul lateral. Similar sindromului benzii iliotibiale, alergarea excesivă poate duce la iritarea locului de inserție a tendonului biceps femoral, provocând durere la exteriorul genunchiului.
Posibile cauze ale durerii la genunchiTratament
Tratarea sindromului IT include, în general, o abordare cuprinzătoare, inclusiv următoarele.
OREZ. Protocol
Orezul. protocolul este important pentru îngrijirea imediată și inițială a durerii legate de banda iliotibială.
- Odihna (sau Reduceți activitatea): Indiferent dacă ați fost diagnosticat sau suspectați sindromul benzii iliotibiale, primul dvs. pas ar trebui să fie odihna piciorului afectat.
- Gheaţă: Așezarea de gheață (de exemplu, un pachet de gel rece sau o pungă de legume congelate) împreună cu un prosop subțire pe exteriorul genunchiului pentru sesiuni de 15 minute la fiecare două ore vă poate calma durerea și vă poate ușura inflamația.
- Comprimare: Dacă ați fost diagnosticat cu sindrom de bandă IT, discutați cu medicul dumneavoastră despre înfășurarea unui bandaj Ace sau a unui tampon de compresie bandă IT chiar deasupra genunchiului. Comprimarea acestei zone poate ajuta la stabilizarea genunchiului și la reducerea frecării (pe măsură ce banda iliotibială alunecă peste epicondilul lateral al genunchiului).
- Altitudine: Când vă înghețați genunchiul, faceți tot posibilul pentru a vă menține piciorul ridicat deasupra inimii.
Medicament
Pentru a ușura durerea și inflamația din sindromul benzii iliotibiale, discutați cu medicul dumneavoastră despre administrarea unui antiinflamator nesteroidian (AINS). Dacă nu puteți tolera AINS orale, cum ar fi ibuprofen sau Aleve (naproxen), discutați cu medicul dumneavoastră despre administrarea unui AINS topic (aplicat pe piele).
Pe termen scurt, a injectare cu steroizi (cortizon) poate oferi o ameliorare a durerii. Acest tratament este în general luat în considerare dacă o persoană continuă să aibă durere în ciuda aderării la R.I.C.E. protocol, luând un AINS (dacă este posibil) și urmează terapie fizică timp de șase până la 12 săptămâni.
Fizioterapie
Odată ce inflamația și durerea inițială a benzii IT scade, kinetoterapia este următorul pas cheie pentru vindecare. Un kinetoterapeut va utiliza diferite tehnici pentru a îmbunătăți puterea, mobilitatea și flexibilitatea picioarelor.
Pe lângă faptul că vă învață cum să efectuați exerciții adecvate de întărire și flexibilitate, un PT calificat vă poate ajuta, de asemenea, să corectați orice erori biomecanice și să efectuați corecții în tehnică sau slăbiciune musculară sau strângere.
Ce să ne așteptăm de la kinetoterapieInterventie chirurgicala
Intervenția chirurgicală pentru prelungirea benzii IT este rareori necesară pentru tratarea sindromului benzii IT. De obicei, este indicat doar dacă durerea persistă și limitează activitățile, în ciuda aderării la terapii conservatoare timp de șase luni sau cam așa ceva.
În timp ce există diferite tipuri de proceduri chirurgicale de prelungire a benzii IT, iar recuperarea depinde de cea specifică efectuată, majoritatea pacienților sunt capabili să revină la activitățile de desfășurare în decurs de șase până la douăsprezece săptămâni.
Prevenirea
Deoarece alergătorii sunt cel mai frecvent afectați de sindromul bandelor IT, iată câteva sfaturi pentru a vă ajuta să preveniți iritarea și durerea benzii IT:
- Când vă antrenați, nu vă măriți distanța cu mai mult de 10 la sută pe săptămână, luați o zi de odihnă între zilele de alergare și construiți-vă viteza sau intensitatea înclinării treptat.
- Deoarece cantitatea de susținere sau de pernă din pantofii dvs. poate agrava sau atenua problemele legate de banda IT, asigurați-vă că alegeți încălțăminte de alergare adecvată și înlocuiți pantofii de alergare în vârstă (cel puțin la fiecare 400 de mile).
- Evitați antrenamentul excesiv și obțineți odihnă și recuperare adecvate. Antrenamentele frecvente de alergare de mare intensitate pot face mai mult rău decât bine.
- Luați în considerare amestecarea antrenamentului pentru a vă echilibra corpul (de exemplu, înot sau caiac)
- Rulați pe o suprafață moale, plană sau în direcții alternative pe drum, pentru a evita stresarea benzii IT.
- Încercați să alergați înapoi pentru a corecta dezechilibrul muscular și pentru a reduce presiunea pe genunchi.
- Discutați cu medicul dumneavoastră despre utilizarea ortezelor sau inserțiilor, mai ales dacă aveți arcuri înalte.
Un cuvânt de la Verywell
Pentru marea majoritate, durerile de bandă IT se pot vindeca bine cu măsuri simple, cum ar fi reducerea activității și administrarea unui AINS. Pentru a preveni reapariția durerii IT, este esențial să abordăm potențialele probleme de bază, cum ar fi antrenamentul excesiv, biomecanica defectuoasă și mușchii strânși.
Rămâneți proactiv în sănătatea benzii IT - de exemplu, discutați cu medicul și terapeutul fizic despre exercițiile pe care le puteți face acasă pentru a întări mușchii din jur ai benzii IT. Mai mult, dacă sunteți un alergător avid sau jucător sportiv, obțineți ajutor pentru a concepe un program de antrenament care să fie blând, direct și progresiv.