
Conţinut
- Scopul testului
- Riscuri și contraindicații
- Înainte de test
- În timpul testului
- După test
- Interpretarea rezultatelor
Scopul testului
Atunci când testul antigenului prostatic specific (PSA) și / sau examenul rectal digital sunt anormale, medicul trebuie să treacă la o biopsie de prostată pentru a vizualiza țesutul prostatic și pentru a căuta dovezi reale ale cancerului de prostată; testele de screening sunt sugestive, dar nu definitive. Biopsia va ajuta, de asemenea, la stabilirea cursului tratamentului.
Motivele pentru a face acest test pot include:
- Un test PSA crescut
- O anomalie la un examen rectal digital, cum ar fi o bucată
- O anomalie la o ultrasunete transrectală (TRUS)
- Când o biopsie de prostată anterioară este negativă, dar testul PSA rămâne ridicat
O biopsie de prostată poate fi făcută și la bărbații cu cancer de prostată cunoscut pentru a căuta progresia bolii.
Tipuri
Biopsiile de prostată pot varia atât în ceea ce privește metoda utilizată, cât și în locul în care se face biopsia.
În trecut, a biopsie aleatorie cu 12 nucleeS-a făcut mai frecvent. În această procedură, se prelevează probe din 12 zone aleatorii ale prostatei.
Testele imagistice cu biopsii vizateSunt din ce în ce mai frecvente și pot avea o sensibilitate mai mare, precum și mai puține complicații (deși sunt mai costisitoare). În aceste proceduri, zonele anormale sunt detectate mai întâi prin utilizarea ultrasunetelor rectale (TRUS), a RMN multiparametric sau a fuziunii RMN-TRUS (o combinație de ultrasunete rectale și MPMRI), iar aceste regiuni anormale sunt apoi biopsiate selectiv.
Cea mai comună biopsie este transrectal, în care acele de biopsie sunt introduse în prostată prin rect.
O altă opțiune este transperineală, În care se face o incizie între scrot și rect, iar ace de biopsie sunt introduse în prostată din această regiune. Abordarea transperineală poate fi necesară în cazul în care medicul suspectează un cancer în partea din față a prostatei sau dacă un bărbat a suferit o intervenție chirurgicală rectală anterioară.
Mult mai rar, a transuretral poate fi utilizată abordarea, în care ace de biopsie sunt inserate în glanda prostatică din uretra în timpul unei cistoscopii.
Limitări
La fel ca multe teste medicale, o biopsie de prostată poate avea atât falsuri negative (rezultate care sunt normale, chiar dacă există un cancer), cât și fals pozitive (rezultate care sugerează că un cancer este prezent atunci când nu există).
În ceea ce privește falsele negative, biopsiile de prostată ratează aproximativ 20% din cazurile de cancer de prostată. Din fericire, cele mai multe tipuri de cancer de prostată cresc lent și, dacă un PSA rămâne crescut, se recomandă adesea repetarea biopsiei. Se crede că RMN / biopsiile vizate pot spori acuratețea rezultatelor și pot pierde mai puține tipuri de cancer, dar din moment ce aceasta este o tehnică relativ nouă, există o curbă de învățare asociată cu utilizarea sa.
Problema falsurilor pozitive a condus la dezbateri și controverse semnificative în ultimii ani. Falsele pozitive (supradiagnosticarea) pot duce la un tratament excesiv, ceea ce îi expune pe bărbați la efecte secundare provocatoare fără niciun beneficiu. Se crede că biopsiile aleatorii, în special, diagnostică în mod frecvent tumori Gleason 6 inofensive (vezi mai jos).
Alternative
Mulți bărbați s-au întrebat dacă este posibil să înlocuiască o scanare cu o biopsie. În prezent, RMN multiparametric (precum și unele teste enzimatice) poate ajuta la reducerea numărului de biopsii inutile făcute, dar este necesară o biopsie atât pentru a diagnostica boala și a determina agresivitatea acesteia.
Riscuri și contraindicații
Ca și în cazul altor teste medicale, o biopsie a prostatei prezintă riscuri potențiale, precum și motive pentru care testul nu trebuie efectuat.
Riscuri potențiale
Unele dintre riscurile unei biopsii de prostată pot fi mai mult îngrijorătoare pentru anumite persoane decât altele, deci asigurați-vă că le discutați cu medicul dumneavoastră.
- Dificultate de a trece urina: Unii bărbați pot avea dificultăți sau o incapacitate de a trece urina după procedură și poate fi necesar un cateter până când umflarea scade (de obicei două până la trei zile).
- Sângerare rectală: Uneori, sângerările rectale pot fi excesive și necesită tratament, cum ar fi o intervenție chirurgicală.
- Infecţie: Pot apărea infecții locale sau la nivelul întregului corp (sepsis) și sunt responsabile pentru aproximativ 75% din spitalizări în cele 30 de zile care urmează unei biopsii de prostată, făcându-l cea mai frecventă cauză de admitere pentru complicații. Infecțiile par a fi mai puțin frecvente cu RMN / biopsii vizate (deoarece se recoltează mai puține probe), dar, în prezent, infecțiile legate de biopsiile de prostată sunt în creștere.
- Cu RMN / biopsii vizate, există un risc rar de fibroză sistemică nefrogenă-O boală rară, uneori fatală, care afectează pielea și organele-datorită materialului de contrast utilizat (gadoliniu), dar riscul este în primul rând îngrijorător pentru bărbații cu funcție renală foarte slabă.
Aceste riscuri potențiale trebuie puse în balanță cu potențialul beneficiu al procedurii. Deoarece cancerul de prostată este de obicei în creștere lentă, se recomandă ca bărbații să nu aibă un test PSA (și potențial o biopsie) dacă nu se așteaptă să trăiască mai mult de 10 până la 15 ani.
Contraindicații
O contraindicație relativă la o biopsie de prostată este utilizarea diluanților de sânge care nu pot fi opriți pentru procedură. Când se întâmplă acest lucru, riscul de sângerare în timpul procedurii trebuie să fie cântărit împotriva riscului de oprire a diluantului de sânge. Nu opriți niciodată administrarea unui medicament prescris fără ca medicul dumneavoastră să fie în regulă.
O biopsie de prostată nu trebuie făcută la bărbații care au o fistulă rectală (o conexiune anormală între rect și o altă regiune, cum ar fi pielea feselor) sau care nu mai au rect din cauza intervenției chirurgicale.
Înainte de test
Un aspect major înaintea unei biopsii de prostată este dacă și când trebuie să faceți testul. Este important să discutați cu medicul dumneavoastră și să vă asigurați că înțelegeți procedura, riscurile acesteia și posibilele beneficii pentru dvs. ca persoană fizică.
Medicul dumneavoastră va trebui să știe despre orice afecțiuni medicale pe care le aveți și, dacă este planificată o RMN / biopsie țintită, dacă aveți vreun metal în corp, cum ar fi un stimulator cardiac sau o înlocuire a articulațiilor.
Sincronizare
Procedura efectivă de biopsie a prostatei durează doar 10 - 20 de minute, dar ar trebui să planificați să rezervați cel puțin câteva ore pentru test. Aceasta va include timp pentru a completa formularele, pentru a primi colorantul de contrast (dacă este cazul) și pentru a se administra un bloc nervos și / sau anestezie locală.
Locație
Biopsiile de prostată se efectuează de obicei în secția de radiologie a unui spital sau a unei clinici de urologie.
Ce sa porti
Vi se va cere să vă schimbați într-o rochie în timpul procedurii, dar este o idee bună să purtați pantaloni largi și lenjerie intimă sau boxeri pentru după biopsie. Dacă veți face o biopsie de fuziune RMN sau RMN-TRUS, veți dori să evitați purtarea articolelor cu metal, cum ar fi un ceas.
Pregătirea
Deși există unele controverse cu privire la beneficiu, majoritatea medicilor vă vor instrui să utilizați o clismă fie acasă, fie la birou pentru a vă pregăti biopsia. Momentul acestui lucru poate varia, unii medici recomandând o clismă cu o seară înainte și alții recomandând acest lucru să se facă cu două ore sau mai puțin înainte de procedură.
Mancare si bautura
Majoritatea medicilor recomandă să bea numai lichide limpezi în dimineața procedurii. De asemenea, este important să beți o cantitate mare de apă sau alte lichide limpezi în orele care preced testul. O vezică plină poate face mai ușor pentru medicul dumneavoastră să vă vizualizeze prostata și structurile înconjurătoare cu ultrasunete.
Medicamente
Ar trebui să îi oferiți medicului dumneavoastră o listă completă a oricăror medicamente pe care le luați, în special a oricărui diluant al sângelui (anticoagulante sau medicamente antiplachetare). Medicamente precum Coumadin (warfarina), Plavix (clopidogrel), aspirina, heparina și multe altele pot crește riscul de sângerare în timpul unei biopsii. Este posibil să vi se recomande să le opriți, dar asigurați-vă că discutați cu medicul care a prescris diluanții de sânge.
Rețineți că unele medicamente fără prescripție medicală, precum și suplimentele alimentare, pot acționa și ca diluanți ai sângelui și este important să discutați cu medicul dumneavoastră despre oricare dintre aceste preparate pe care le luați.
În plus față de medicamentele dvs. obișnuite, majoritatea medicilor vă vor prescrie un curs scurt de antibiotice care trebuie început cu o seară înainte sau dimineața biopsiei.
Asigurări de cost și de sănătate
Majoritatea companiilor private de asigurări de sănătate, precum și Medicare, vor acoperi costurile unei biopsii de prostată, deși acoperirea poate varia în funcție de procedura specifică. În unele cazuri, poate fi necesar să obțineți o autorizație prealabilă înainte de testare, în special cu procedurile mai noi, cum ar fi biopsiile de fuziune RMN-TRUS.
Costul unei biopsii de prostată poate fi dificil de stabilit, deoarece este posibil să fiți facturat separat pentru procedură, laboratoare și patologie. Potrivit unei revizuiri din 2017, costul mediu al unei biopsii aleatorii cu 12 nuclee a fost de 6.521 USD, iar cel al unei fuziuni RMN-TRUS cu biopsie țintită, 16.858 USD.
Cu toate acestea, atunci când analizăm această diferență de cost, este important să luați în considerare și alte costuri. O procedură de fuziune RMN-TRUS este mai sensibilă și este mai puțin probabil să aveți nevoie de o biopsie repetată după ce ați făcut una. În plus, bărbații care au fuziune MRI-TRUS cu biopsie țintită au o incidență mai mică de sepsis. Sepsisul nu este doar o infecție care pune viața în pericol, dar poate duce la o spitalizare costisitoare.
Pentru cei care nu au asigurare, medicul dumneavoastră sau un asistent social la clinica dvs. vă pot ajuta să explorați opțiuni. Unele clinici oferă un cost redus atunci când este stabilit un plan de plată înainte de procedură. Dacă este probabil ca biopsia dvs. să prezinte cancer, o organizație pentru cancer vă poate ajuta, de asemenea, să găsiți un tip de asistență financiară pentru persoanele cu cancer.
Ce sa aduc
Dacă puteți, aduceți pe cineva care să vă ducă acasă în cazul în care vi se administrează medicamente pentru durere sau sedare care vă afectează capacitatea de a conduce.
Alte considerente
Când vă aranjați biopsia de prostată, este util să aveți pe cineva cu care puteți vorbi despre ceea ce ar putea însemna testul pentru dvs. și despre modul în care vă confruntați emoțional. Incertitudinea de a nu ști ce ar putea arăta o biopsie de prostată este uneori la fel de dificilă de rezolvat ca un diagnostic de cancer de prostată.
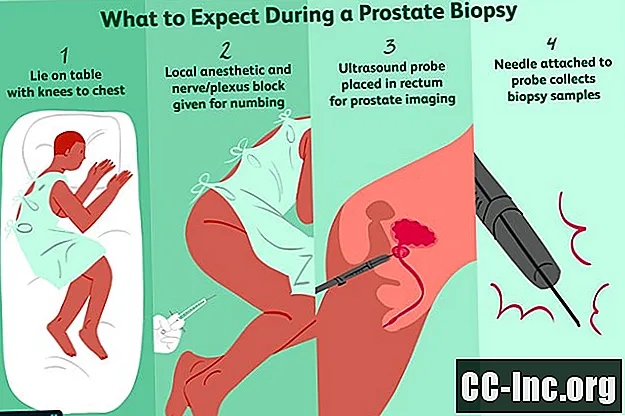
În timpul testului
Când vă faceți biopsia de prostată, vor fi prezenți un număr de persoane. Un tehnician și / sau o asistentă în radiologie, un medic care tratează cancerul de prostată (de obicei un urolog) și adesea un radiolog.
Pre-test
Când sunteți gata pentru biopsie, vi se va solicita să semnați un formular de consimțământ informat. Acest formular indică faptul că înțelegeți scopul biopsiei, precum și orice riscuri potențiale. Un test de urină va fi verificat pentru a vă asigura că nu există dovezi ale unei infecții; dacă există, este posibil să fie necesară întârzierea testului. De asemenea, vi se pot administra antibiotice cu 30 până la 60 de minute înainte de procedură dacă nu le-ați primit în noaptea dinaintea testului.
Pentru cei care vor fi supuși unei proceduri RMN, se va administra contrastul gadoliniu (gadoliniu este de obicei sigur pentru persoanele cu alergii la colorantul de contrast). Un test de sânge pentru a vă verifica rinichii se poate face, de asemenea, din cauza reacției rare de gadoliniu care poate apărea la persoanele cu boli de rinichi. Un tehnician va confirma din nou că nu aveți niciun metal pe corp sau motive pentru care nu se poate face un RMN.
În acest timp, medicul dumneavoastră va vorbi și despre controlul durerii în timpul procedurii. Medicii diferă în abordarea lor de a controla disconfortul datorită unei biopsii de prostată, cu opțiuni incluzând lidocaină injectată, gel lidocaină topică, blocaj al nervului plexului periprostatic sau pelvin și / sau medicamente pentru durere orală, cum ar fi Ultram (tramadol).
Cu un bloc nervos, anestezia este injectată în apropierea nervilor care furnizează prostata pentru a amorți o regiune mai mare de țesut. Un studiu din 2014 care a analizat lidocaina versus un bloc nervos periprostatic a constatat că o combinație a ambelor a asigurat un control mai bun al durerii decât oricare dintre metodele utilizate singure. Potrivit unui studiu din 2017, un bloc nervos al plexului pelvian poate fi chiar mai eficient decât un bloc periprostatic.
Pe tot parcursul testului
Odată ce ați intrat în sala de proceduri, medicul vă va instrui să vă așezați pe partea voastră (de obicei pe partea stângă) cu genunchii ridicați până la piept.
Cu o biopsie transrectală, zona din jurul rectului dvs. va fi curățată cu un antiseptic și un anestezic local (lidocaină) va fi injectat sau plasat pe peretele rectal. Se poate face, de asemenea, un bloc nervos periprostatic sau un bloc de plex pelvin. Dacă da, este posibil să simțiți o ciupire ascuțită cu injecția de anestezic.
O sondă cu ultrasunete subțire, lubrifiată va fi apoi plasată în rect pentru a obține o imagine a prostatei și a structurilor înconjurătoare și va fi lăsată pe loc în timpul procedurii. Cu o procedură RMN, o bobină endorectală (un fir metalic acoperit cu material din latex) va fi introdus în rect.
Probele de biopsie sunt apoi prelevate prin introducerea unor ace goale foarte subțiri, cu arc, în prostată. Într-o biopsie aleatorie, vor fi prelevate probe din 12 zone ale prostatei pentru a vă asigura că întreaga prostată este verificată pentru cancer. Cu o procedură RMN sau RMN-TRUS, se vor prelua biopsii selective din zone care par anormale la testul imagistic. Este normal să aveți o durere și un disconfort pentru o clipă, deoarece biopsiile sunt luate, în ciuda medicamentelor amorțitoare. De la început până la sfârșit, întreaga procedură durează de obicei nu mai mult de 20 de minute.
O procedură transperineală este similară, dar pielea dintre scrot și rect este curățată și anesteziată și se efectuează biopsii prin această regiune după o mică incizie.
O abordare transuretrală este oarecum diferită și se face adesea în sala de operație sub anestezie generală. Un cistoscop este introdus în uretra și biopsiile se fac prin peretele uretrei.
Post-test
Când procedura este terminată, sonda cu ultrasunete sau bobina endorectală vor fi îndepărtate și probele de biopsie vor fi trimise la un laborator unde un patolog va stabili dacă este prezent cancer sau o altă afecțiune. Puteți apoi să vă îndreptați acasă cu însoțitorul șoferului sau cu transportul angajat.
După test
Medicul dumneavoastră vă va oferi instrucțiuni specifice despre ce trebuie să faceți după procedură, dar de obicei vi se va permite să reveniți la o dietă normală și la practici normale de scăldat atunci când vă întoarceți acasă. Este o idee bună să beți apă suplimentară în primele câteva zile pentru a vă curăța sistemul urinar.
De asemenea, vi se poate recomanda să continuați să luați un curs de antibiotice până la finalizare. Dacă utilizați diluanți de sânge care au fost opriți pentru procedură, probabil că vi se va cere să renunțați la reluarea acestora cel puțin câteva zile.
Gestionarea efectelor secundare
După biopsie, este posibil să aveți o durere rectală timp de câteva zile. Acest lucru poate fi atenuat cu înmuieri calde sau comprese în zonă. Unii bărbați au sângerări ușoare sau pete de sânge în scaun sau urină. Dacă cantitatea de sângerare este mică și se oprește după câteva zile, acest lucru este considerat normal. Petele de sânge din material seminal sunt, de asemenea, frecvente și pot persista câteva săptămâni după biopsie.
Ar trebui să vă adresați medicului dumneavoastră dacă observați sângerări moderate sau grele (mai mult de o linguriță la un moment dat) din rect, vezică sau din materialul seminal. De asemenea, ar trebui să vă adresați imediat medicului dumneavoastră dacă aveți febră sau frisoane, dureri abdominale sau pelvine semnificative, dificultăți de trecere a urinei sau simptome nespecifice, cum ar fi amețeli sau amețeli.
Interpretarea rezultatelor
Rezultatele unei biopsii de prostată durează de obicei două până la trei zile pentru a reveni, iar medicul dumneavoastră le poate livra prin telefon sau vă poate cere să veniți la o consultație.
Raportul va include:
- Numărul de probe de biopsie prelevate
- Dacă eșantioanele sunt negative, au rezultate benigne, sunt suspecte (și dacă da, de ce) sau cancer
- Dacă cancerul este prezent, procentul de cancer din fiecare dintre probe
- Scorul Gleason, care indică agresivitatea cancerului
Să analizăm rezultatele probelor posibile în profunzime mai mare.
Negativ
O biopsie negativă înseamnă că nu există dovezi de modificări benigne, celule cu aspect suspect sau celule canceroase din zonă biopsiate.
Schimbări benigne
Există o serie de descoperiri benigne care pot fi observate pe o biopsie. Unele dintre acestea includ:
- Atrofie: Atrofia (inclusiv atrofia focală sau atrofia difuză) se referă pur și simplu la contracția țesutului prostatic și este frecventă la bărbații care au avut terapie hormonală.
- Inflamaţie: Se pot observa atât prostatita cronică, fie acută.
- Adenoza: Hiperplazia adenomatoasă atipică, sau adenoza, este o altă descoperire benignă.
Suspicios
Nu este neobișnuit ca celulele pe biopsie să se afle în zona gri între normal și cancer. Aceste celule nu par complet normale, dar nici nu au toate caracteristicile celulelor canceroase. Unele condiții care pot duce la o biopsie suspectă includ:
- Neoplazie intraepitelială prostatică (PIN): PIN-ul poate fi considerat fie de grad înalt, fie de grad scăzut. PIN-ul de grad scăzut este similar cu o biopsie negativă în multe feluri, celulele apar în mare parte normale. Cu PIN de înaltă calitate, există o șansă de 20% ca cancerul să fie prezent undeva în glanda prostatică.
- Atipii glandulare: Proliferarea glandulară atipică sau proliferarea celulară acinară atipică înseamnă că pare că sunt prezente celule canceroase, dar există doar câteva dintre ele. Cu atipia glandulară, există adesea șanse mari ca cancerul să fie prezent undeva în prostată.
- Atrofia inflamatorie proliferativă: Aceasta se referă la constatarea inflamației și a celulelor mici pe una dintre probe și este legată de un risc mai mare de a dezvolta cancer de prostată în viitor.
Cancer
Dacă există dovezi ale cancerului pe un specimen de biopsie, raportul va include o notație referitoare la procentul de cancer prezent în fiecare dintre probe. Pentru a determina agresivitatea unui cancer de prostată și, prin urmare, cele mai adecvate opțiuni de tratament, biopsiilor li se acordă, de asemenea, un scor Gleason și un scor de notă după o evaluare ulterioară.
Scorul Gleason
Scorul Gleason este determinat prin examinarea celulelor canceroase de prostată în două zone diferite ale tumorii și atribuirea fiecăruia a unui grad de la 1 la 5 pe baza aspectului lor la microscop. Un scor de 5 indică faptul că celulele sunt foarte anormale, apar (slab diferențiate), în timp ce un scor de 1 înseamnă că celulele arată foarte asemănător cu celulele normale de prostată (bine diferențiate). Notă: Scorurile de 1 și 2 nu sunt de obicei înregistrate.
Două eșantioane sunt utilizate, deoarece cancerele de prostată sunt adesea eterogene, ceea ce înseamnă că diferite părți ale unei tumori pot fi mai agresive decât altele. Aceste două scoruri sunt adăugate pentru a obține scorul final Gleason:
- Gleason 6:Definește cancerul de grad scăzut în care celulele apar la fel ca celulele normale de prostată; este puțin probabil ca tumorile să crească sau să se răspândească.
- Gleason 7:Definește cancerele de grad mediu; celulele apar moderat anormale.
- Gleason 8-10: Considerate tipuri de cancer de grad înalt, care sunt mai susceptibile să crească și să se răspândească; celulele par foarte diferite de celulele normale ale prostatei.
Este important ca bărbații să înțeleagă că cancerele „de grad scăzut” se comportă adesea ca un țesut normal și există controverse cu privire la faptul dacă aceste tumori ar trebui chiar să fie numite cancer.
Grup de grade
Folosind scorurile Gleason, cancerele de prostată sunt, de asemenea, plasate în grupe de clasă:
- Grupa 1:Tumori Gleason 6
- Grupa de note 2:Tumori Gleason 7 care sunt alcătuite în principal din glande bine formate
- Grupa de note 3:Un alt tip de tumori Gleason 7 care sunt formate în principal din glande slab formate
- Grupa de note 4: Gleason 8 tumori
- Grupa de note 5: Tumorile Gleason 9 și Gleason 10
Urmare
Urmărirea recomandată după biopsie va depinde de rezultatele testului.
In timp ce rezultat negativ este liniștitor (există 80 la 90 la sută șanse să nu aveți cancer de prostată), nu garantează că cancerul de prostată nu este prezent în zonele care nu au fost biopsiate. Dacă PSA este foarte mare sau rămâne ridicat, se poate recomanda o biopsie repetată.
Cu descoperiri benigne, medicul dumneavoastră va discuta ce înseamnă acestea, dar cel mai adesea urmărirea va fi aceeași ca și cu un rezultat negativ. (Prostatita găsită pe o biopsie nu necesită de obicei tratament.)
Dacă descoperiri suspecte sunt notați, pașii următori vor depinde exact de ceea ce se vede. Cu codul PIN de nivel scăzut, urmărirea este în esență ca cea a unei biopsii negative. Dar pentru PIN de înaltă calitate sau atipie glandulară, poate fi recomandată repetarea biopsiei în câteva luni.
Dacă cancer este găsit, urmărirea și tratamentul vor depinde de scorul Gleason. Pentru scoruri mai mici, poate fi recomandată o perioadă de așteptare vigilentă / supraveghere activă, în timp ce, cu un scor Gleason ridicat, tratamentul imediat cu intervenții chirurgicale sau radioterapie poate fi cea mai bună opțiune.
În ceea ce privește testele PSA și examenele rectale digitale după o biopsie de prostată, recomandările vor varia. În trecut, cu o biopsie negativă, testele de screening erau de obicei recomandate la un an după procedură. Dar există o controversă semnificativă cu privire la această practică astăzi și diferite organizații au recomandări diferite.
Cu un rezultat de biopsie care sugerează un risc crescut de cancer de prostată în viitor, unii medici pot recomanda efectuarea unui test PSA în trei până la șase luni, dar, din nou, acest lucru va varia. În cazul cancerului de prostată, frecvența testării va depinde de scorul Gleason, tratamente și multe altele.
Ghid de discuții despre medicul cancerului de prostată
Obțineți ghidul nostru imprimabil pentru următoarea programare a medicului pentru a vă ajuta să puneți întrebările corecte.

Un cuvânt de la Verywell
Programarea și apoi primirea rezultatelor unei biopsii de prostată poate provoca o cantitate extraordinară de anxietate, în special, cancerul de prostată fiind cel mai frecvent diagnosticat cancer la bărbați. A vă lua timp pentru a vă educa atât despre diagnosticul, cât și despre tratamentul cancerului de prostată vă poate ajuta să vă simțiți mai controlat și este și mai important pe fondul controverselor legate de opțiuni. A fi propriul dvs. avocat poate începe cu discutarea preocupărilor de diagnostic, cum ar fi diferența dintre biopsiile aleatorii și țintite, precum și cele mai bune opțiuni pentru controlul durerii în timpul biopsiei.
Găsirea unui medic cu experiență este la fel de importantă ca alegerea celui mai bun tratament dacă biopsia dumneavoastră prezintă cancer și obținerea unei a doua opinii - chiar dacă vă simțiți confortabil cu un plan de tratament propus - nu este doar încurajată, ci de așteptat. Căutarea unei opinii la un centru de cancer desemnat de Institutul Național al Cancerului vă poate ajuta să vă asigurați că aveți ocazia să discutați cu medicii care sunt familiarizați cu ultimele progrese în tratament.