
Conţinut
- Examen fizic și istorie
- analize de sange
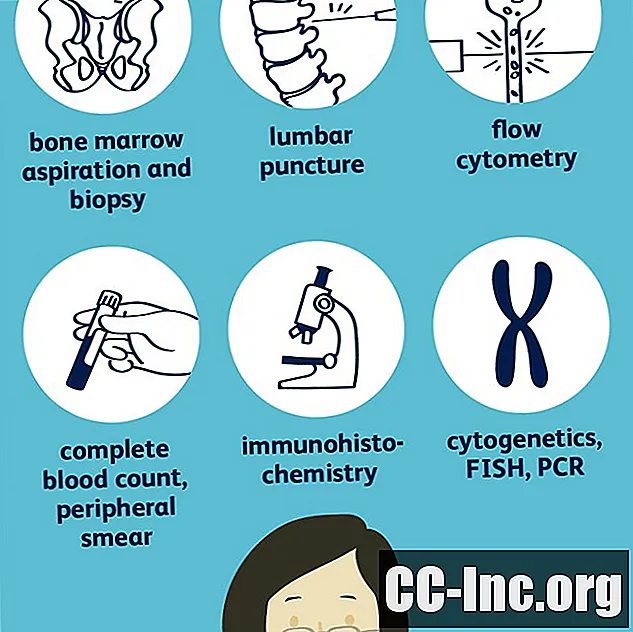
- Aspirația și biopsia măduvei osoase
- Citochimie
- Studii cromozomiale și genetice
- Alte proceduri
- Imagistica
- Diagnostic diferentiat
- Punerea în scenă
Testele suplimentare sunt apoi efectuate pentru a căuta markeri de suprafață pe celule (citometrie de flux), precum și modificări genetice (testare citogenetică.) Cu unele leucemii, o puncție lombară (robinet spinal) sau biopsia ganglionilor limfatici poate fi de asemenea examinată.
Cancerul, dacă este detectat, este apoi pus în scenă pe baza unor factori precum simptome, subtipul leucemiei, numărul de celule anormale din sânge sau măduva osoasă și multe altele.
Când vorbim despre diagnosticul de leucemie, este important să ne amintim că leucemia nu este o boală sau chiar patru boli. Mai degrabă, există multe variații diferite.
Două leucemii care par identice la microscop se pot comporta foarte diferit, iar unele dintre testele de mai jos pot ajuta la distingerea unora dintre diferențe.
Examen fizic și istorie
Istoria și fizicul sunt punctul de plecare în diagnosticul leucemiei și ceea ce îi determină adesea pe medici să comande studii suplimentare, dar nu pot fi utilizate singure pentru a pune diagnosticul.
Dacă se suspectează leucemie, medicul dumneavoastră vă va întreba despre orice simptome de leucemie și despre factorii de risc pentru boala pe care ați putea avea. Un examen fizic poate dezvălui semne că leucemia poate fi prezentă, cum ar fi umflarea ganglionilor limfatici, pielea palidă sau vânătăi. Deși notabile dacă sunt prezente, ele pot indica alte preocupări. Medicul dumneavoastră va ține cont de prezența lor.
Ghid de discuții despre medicul leucemiei
Obțineți ghidul nostru imprimabil pentru următoarea programare a medicului pentru a vă ajuta să puneți întrebările corecte.

analize de sange
Atât un număr complet de sânge, cât și frotiu periferic, teste simple de sânge, pot oferi indicii importante cu privire la diagnosticul și tipul de leucemie și pot ghida evaluarea ulterioară.
Număr complet de celule sanguine și frotiu de sânge periferic
Ahemoleucogramă completă (CBC) măsoară numărul fiecăruia dintre principalele tipuri de celule sanguine produse de măduva osoasă: celulele albe din sânge, globulele roșii și trombocitele. CBC poate produce, de asemenea, rezultate care transmit informații importante despre aceste celule, cum ar fi dacă celulele roșii din sânge sunt mari sau mici.
Deși există adesea o creștere a globulelor albe din sânge cu leucemie, cu leucemie acută există uneori scădea în toate tipurile de celule sanguine, o afecțiune denumită pancitopenie.
A frotiu periferic este un test foarte important atunci când se ia în considerare diagnosticul de leucemie. Într-un frotiu periferic, o probă de sânge este răspândită pe o lamă de microscop și se adaugă vopsea. Frotiul este apoi evaluat la microscop.
Un CBC poate determina dacă numărul de celule albe din sânge este scăzut sau ridicat, dar nu oferă suficiente informații despre tipul de celule albe din sânge care sunt crescute sau scăzute.
De asemenea, nu îi spune medicului dacă există celule albe din sânge imature numite „explozii” în celulele sanguine periferice care, în mod normal, se găsesc doar în număr semnificativ în măduva osoasă.
Un frotiu periferic poate răspunde la aceste întrebări permițând tehnicienilor și medicilor să observe direct celulele la microscop.
Descoperirile tipice (acestea pot varia) pe CBC și frotiul de sânge pentru cele patru tipuri principale de leucemie includ:
Boală | Rezultate CBC | Rezultatul frotiului de sânge |
Leucemie mielogenă acută (LMA) | Cantități mai mici decât cele normale de celule roșii și trombocite | Multe celule albe imature și uneori prezența tijelor Auer |
Leucemie limfocitară acută (ALL) | Cantități mai mici decât cele normale de celule roșii și trombocite | Multe celule albe imature |
Leucemie mielogenă cronică (LMC) | • Numărul de globule roșii poate fi ridicat, iar numărul de trombocite poate fi ridicat sau scăzut | • Poate prezenta unele celule albe imature |
Leucemie limfocitară cronică (LLC) | • Globulele roșii și trombocitele pot fi sau nu scăzute | • Celule albe imature puțin sau deloc |
Unele dintre testele discutate mai jos, cum ar fi citochimia, pot fi efectuate și pe sângele periferic.
Aspirația și biopsia măduvei osoase
Cu majoritatea tipurilor de leucemie, testele de sânge nu sunt suficiente pentru a diagnostica în mod concludent boala și se efectuează o aspirație a măduvei osoase și o biopsie. (Cu LLC, diagnosticul se poate face uneori pe baza testelor de sânge de mai sus, dar măduva osoasă poate fi totuși utilă pentru a determina cât de avansat este cancerul.) Măduva osoasă este sursa celulelor canceroase în leucemie și în toate celulele sanguine găsite în sângele periferic.
Cu o aspirație a măduvei osoase, un ac lung și subțire este introdus în măduva osoasă în șold (sau, uneori, la nivelul sânului), după ce a amorțit pielea local cu lidocaină. După ce se aspiră o probă de măduvă osoasă, se ia și o probă de biopsie.
În măduva osoasă normală, între 1% și 5% din celule sunt celule blastice sau celulele albe imature din sânge care se maturizează în cele care se găsesc în mod normal în sânge.
Un diagnostic de LLA poate fi făcut dacă cel puțin 20% din celule sunt blaste (limfoblaste). Cu LMA, se poate face un diagnostic dacă există mai puțin de 20% explozii (mieloblaste) dacă se constată, de asemenea, o modificare specifică a cromozomului.
În plus față de numărul de celule diferite prezente în măduva osoasă, medicii se uită și la modelul celulelor. De exemplu, cu LLC, prognosticul bolii este mai bun dacă celulele canceroase se găsesc în grupuri (model nodular sau interstițial) decât dacă se găsesc împrăștiate difuz în jurul măduvei osoase.
Raportul dintre celulele leucemice și celulele sănătoase care formează sânge poate fi semnificativ în procesul de diagnosticare.
Citochimie
Citochimia analizează modul în care celulele din măduva osoasă preiau anumite pete și pot fi utile pentru a distinge TOATE de LMA. Testele pot include atât citometrie în flux, cât și imunohistochimie.
În citometrie în flux, celulele măduvei osoase (sau celulele sanguine periferice) sunt acoperite cu anticorpi pentru a căuta prezența anumitor proteine găsite pe suprafața celulelor. Anticorpii se vor lipi de aceste proteine și pot fi detectați de lumina pe care o degajă atunci când este introdus un laser.
Imunohistochimie este similar, dar în loc să folosească un laser pentru a căuta lumina degajată de proteinele marcate cu anticorpi, acestea pot fi văzute la microscop datorită unei schimbări de culoare.
Acest proces de căutare a proteinelor unice pe suprafața celulelor este denumit imunofenotipare. În genetică, genotipul se referă la caracteristicile unei gene, în timp ce fenotipul descrie caracteristici fizice (cum ar fi ochii albaștri). Diferite tipuri de leucemie diferă în aceste fenotipuri.
În cazul leucemiilor acute (atât LLA, cât și LMA), aceste studii pot fi utile în determinarea subtipului bolii și, cu LLA, pot determina dacă leucemia implică celule T sau celule B.
În plus, aceste teste pot fi foarte utile în confirmarea diagnosticului de LLC (prin căutarea proteinelor numite ZAP-70 și CD38).
Citometria de flux poate fi, de asemenea, utilizată pentru a determina cantitatea de ADN din celulele leucemice, care poate fi utilă în planificarea tratamentului. TOATE celulele care au mai mult ADN decât o celulă medie tind să răspundă mai bine la chimioterapie.
Studii cromozomiale și genetice
Celulele leucemice au adesea modificări ale cromozomilor sau genelor găsite în ADN-ul fiecărei celule. Fiecare dintre celulele noastre are în mod normal 46 de cromozomi, 23 de la fiecare părinte, care conțin multe gene. Unele studii analizează în primul rând modificările cromozomiale, în timp ce altele caută modificări în anumite gene.
Citogenetica
Citogenetica presupune vizualizarea cromozomilor celulelor canceroase la microscop și căutarea unor anomalii.
Datorită metodei prin care se realizează acest lucru (celulele canceroase au nevoie de timp pentru a fi cultivate în laborator după ce au fost recuperate), rezultatele acestor studii nu sunt adesea disponibile timp de două până la trei săptămâni după efectuarea biopsiei măduvei osoase.
Modificările cromozomiale care pot fi observate în celulele leucemice includ:
- Ștergeri: lipsește o parte a unui cromozom.
- Translocații: se schimbă bucăți de doi cromozomi. Acesta poate fi un schimb complet, în care bucăți de ADN sunt pur și simplu schimbate între doi cromozomi sau unul parțial. De exemplu, ADN-ul poate fi schimbat între cromozomii 9 și 22. Translocările cromozomiale sunt foarte frecvente în leucemie, apărând în până la 50% din aceste tipuri de cancer.
- Inversie: o parte a cromozomului rămâne prezentă, dar este întoarsă (ca și cum o piesă dintr-un puzzle ar fi îndepărtată și înlocuită, dar înapoi).
- Adăugare sau duplicare: se găsesc copii suplimentare ale întregului sau unei părți a cromozomului.
- Trisomie: există trei copii ale unuia dintre cromozomi, mai degrabă decât două.
Pe lângă definirea în continuare a tipului de leucemie, citogenetica poate ajuta la planificarea tratamentului. De exemplu, în ALL, celulele leucemice care au mai mult de 50 de cromozomi răspund mai bine la tratament.
Hibridizare fluorescentă in situ (FISH)
Hibridizarea fluorescentă in situ (FISH) este o procedură care utilizează coloranți speciali pentru a căuta modificări ale cromozomilor care nu pot fi detectate la microscop sau modificări ale genelor specifice.
Cu leucemia mielogenă cronică (LMC), acest test poate căuta piese a genei de fuziune BCR / ABL1 (cromozomul Philadelphia).
Aproximativ 95% dintre persoanele cu LMC vor avea acest cromozom scurtat 22, dar celelalte 5% vor avea în continuare gena de fuziune BCR / ABL1 anormală la testele ulterioare. Cromozomul Philadelphia este, de asemenea, o constatare importantă în cazul ALL.
Cu CLL, citogenetica este mai puțin utilă, iar FISH și PCR sunt mai importante în găsirea modificărilor genetice.Există multe anomalii genetice care pot fi observate în aceste studii, inclusiv deleții în brațul lung al cromozomului 13 (în jumătate dintre persoanele cu boală), o copie suplimentară a cromozomului 12 (trisomia 12), deleții în 17 și 11 cromozom și mutații specifice în gene precum NOTCH1, SF3B1 și multe altele.
Reacția în lanț a polimerazei (PCR)
La fel ca FISH, reacția în lanț a polimerazei (PCR) poate găsi modificări în cromozomi și gene care nu pot fi văzute prin citogenetică. PCR este, de asemenea, de ajutor în găsirea modificărilor care sunt prezente în doar câteva, dar nu în toate, celulele canceroase.
PCR este foarte sensibilă în găsirea genei BCR / ABL, chiar și atunci când nu se găsesc alte semne ale LMC la testarea cromozomilor.
Alte proceduri
Pe lângă evaluarea globulelor albe din sânge și măduva osoasă, se fac uneori și alte proceduri.
Punctia lombara (coloana vertebrala)
În cazul anumitor tipuri de leucemie, se poate face o atingere a coloanei vertebrale (puncție lombară) pentru a căuta prezența celulelor leucemice care s-au răspândit în lichidul care înconjoară creierul și măduva spinării. Se poate face și pentru cei cu LLA. ca persoane cu LMA care prezintă simptome neurologice care sugerează această răspândire.
Într-o puncție lombară, o persoană se află pe o masă pe partea sa, cu genunchii în sus și capul în jos. După curățarea și amorțirea zonei, un medic introduce un ac subțire lung în partea inferioară a spatelui, între vertebre și în spațiul care înconjoară măduva spinării. Lichidul este apoi retras și trimis la un patolog pentru a fi analizat.
Biopsie ganglionară limfatică
Biopsiile ganglionare limfatice, în care o parte sau întreaga parte a unui ganglion limfatic sunt îndepărtate, se fac rar cu leucemie. O biopsie ganglionară limfatică se poate face cu CLL dacă sunt prezenți ganglioni limfatici sau dacă se crede că CLL s-ar fi transformat un limfom.
Imagistica
Testele imagistice nu sunt de obicei utilizate ca metodă de diagnostic pentru leucemie, deoarece cancerele legate de sânge, cum ar fi leucemia, nu formează adesea tumori. Cu toate acestea, poate fi util în organizarea unor leucemii, cum ar fi CLL.
Raze X.
Razele X, cum ar fi radiografia toracică sau radiografia osoasă, nu sunt utilizate pentru diagnosticarea leucemiei, dar pot da primele semne că ceva nu este în regulă. O radiografie poate prezenta mărirea ganglionilor limfatici sau subțierea oaselor (osteopenie).
Tomografie computerizată (scanare CT)
O scanare CT utilizează o serie de raze X pentru a crea o imagine tridimensională a interiorului corpului. CT poate fi utilă pentru a privi nodurile din piept sau alte regiuni ale corpului, precum și pentru a observa mărirea splinei sau a ficatului.
Imagistica prin rezonanță magnetică (RMN)
Un RMN utilizează magneți pentru a crea o imagine a interiorului corpului și nu implică radiații. Poate fi util în leucemiile care implică creierul sau măduva spinării.
Tomografie cu emisie de pozitroni (PET / CT sau PET / RMN)
Într-o scanare PET, glucoza radioactivă este injectată în organism, unde este preluată de celulele care sunt mai metabolice active (cum ar fi celulele canceroase). PET este mai util în cazul tumorilor solide decât în cazul leucemiei, dar poate fi util în cazul unor leucemii cronice, mai ales atunci când există îngrijorare cu privire la transformarea într-un limfom.
Diagnostic diferentiat
Există unele boli care, cel puțin cu testele inițiale, pot seamănă cu leucemia. Unele dintre acestea includ:
- Anumite infecții virale: De exemplu, virusul Epstein-Barr (cauza mononucleozei infecțioase), citomegalovirusul și HIV pot provoca un număr crescut de limfocite atipice la testele de sânge.
- Sindroame mielodisplazice: acestea sunt boli ale măduvei osoase care au predilecție pentru dezvoltarea în LMA și sunt uneori denumite preleucemie.
- Tulburări mieloproliferative: afecțiuni precum policitemia vera, trombocitoza esențială, mielofibroza primară și multe altele pot semăna cu leucemia înainte de efectuarea metodelor de testare aprofundate de mai sus.
- Anemie aplastică: o afecțiune în care măduva osoasă încetează să producă toate tipurile de celule sanguine.
Punerea în scenă
Odată ce leucemia a fost confirmată, aceasta trebuie pusă în scenă. Stadializarea se referă la sistemul utilizat de medici pentru a clasifica un cancer. Determinarea stadiului unui cancer, în general, poate ajuta medicii să selecteze cel mai adecvat tratament, precum și să estimeze prognosticul bolii.
Stadializarea diferă între diferitele tipuri de leucemie. Deoarece multe leucemii nu formează mase solide, stadializarea (cu excepția CLL) este foarte diferită de cea a tumorilor solide, cum ar fi cancerul de sân sau cancerul pulmonar.
Un număr de studii pot fi luate în considerare la atribuirea unei etape, cum ar fi numărul de globule albe imature găsite în sânge sau în măduva osoasă, markeri tumorali, studii cromozomiale și multe altele.
Când ne uităm la stadializare, este din nou important să reținem că leucemia este o gamă largă de boli. Două persoane cu același tip de leucemie și același stadiu pot avea răspunsuri foarte diferite la terapie, precum și prognoze diferite.
Leucemie limfocitară cronică (LLC)
Pentru leucemia limfocitară cronică, există o serie de sisteme de stadializare diferite care pot fi utilizate. Cel mai frecvent este sistemul Rai. În acest sistem, leucemiilor li se oferă o etapă între stadiul 0 și etapa 4 pe baza prezenței mai multor constatări:
- Număr mare de limfocite
- Ganglioni limfatici măriți
- Un ficat și / sau splină mărită
- Anemie
- Niveluri scăzute de trombocite
Pe baza acestor etape, cancerele sunt apoi separate în categorii cu risc scăzut, intermediar și ridicat.
În schimb, sistemul Binet utilizat în Europa separă aceste leucemii în doar trei etape:
- Etapa A: Mai puțin de 3 ganglioni limfatici
- Stadiul B: mai mare de 3 ganglioni limfatici afectați
- Stadiul C: Orice număr de ganglioni limfatici, dar combinat fie cu anemie, fie cu un nivel scăzut de trombocite.
Leucemie limfocitară acută (ALL)
Pentru leucemia limfocitară acută, stadializarea este diferită, deoarece boala nu formează mase tumorale care se extind treptat de la o tumoare originală.
ALL se va răspândi probabil la alte organe chiar înainte de a fi detectat, așa că, mai degrabă decât folosind metode tradiționale de stadializare, medicii de multe ori factorul în subtipul de ALL și vârsta persoanei.
Aceasta implică de obicei teste citogenetice, citometrie în flux și alte teste de laborator.
Mai degrabă decât folosirea etapelor (cele utilizate în trecut sunt în mare parte învechite), LLA este mai des definită de „fazele” bolii. Acestea includ:
- TOATE netratate
- TOATE în remisiune
- Boală reziduală minimă
- TOATE refractare
- Recidivat (recurent) ALL
Leucemie mielogenă acută (LMA)
Similar cu ALL, leucemia mielogenă acută nu este de obicei detectată până când nu s-a răspândit în alte organe, astfel încât stadializarea tradițională a cancerului nu este aplicabilă. Stadializarea este determinată de caracteristici precum subtipul leucemiei, vârsta unei persoane și multe altele.
Un sistem de stadializare mai vechi, clasificarea franco-american-britanică (FAB), a clasificat LMA în opt subtipuri, de la M0 la M7, pe baza apariției celulelor la microscop.
Organizația Mondială a Sănătății (OMS) a dezvoltat un sistem diferit pentru stadializarea LMA cu speranța de a prezice mai îndeaproape prognosticul bolii.
În acest sistem, aceste leucemii sunt separate prin caracteristici precum anomalii cromozomiale în celule (unele modificări cromozomiale sunt asociate cu un prognostic mai bun decât media, în timp ce altele sunt asociate cu rezultate mai slabe), indiferent dacă cancerul a apărut după chimioterapia anterioară sau radiații (cancere secundare), cele legate de sindromul Down și multe altele.
Leucemie mielogenă cronică (LMC)
Pentru leucemia mieloidă cronică prezența unui număr crescut de celule mature aparținând liniei mieloide (cum ar fi neutrofilele) este comună. Stadializarea se determină pe baza numărului de celule mieloide imature în diferite etape de maturare:
- Faza cronică: în această primă etapă, există mai puțin de 10% explozii în sânge sau în măduva osoasă, iar simptomele sunt ușoare sau absente. Persoanele aflate în faza cronică a LMC răspund de obicei bine la tratament.
- Faza accelerată: în faza următoare, 10 la 20 la sută din celulele din sânge sau măduva osoasă sunt explozii. Simptomele devin mai pronunțate, în special febra și pierderea în greutate. Testarea poate dezvălui noi modificări cromozomiale pe lângă cromozomul Philadelphia. Este posibil ca persoanele aflate în faza accelerată a LMC să nu răspundă la tratament.
- Faza explozivă (fază agresivă): în faza de explozie a LMC, mai mult de 20% din celulele din sânge sau măduva osoasă sunt explozii, iar celulele blastice se pot răspândi și în zone ale corpului în afara măduvei osoase. În timpul acestei faze, simptomele includ oboseală, febră și o splină mărită (criză de explozie).